Severe hypertensive retinopathy caused by a rare tumour – case report
doi: 10.55342/szemhungarica.2026.163.1.33
Original scientific paper
Summary
Introduction: According to the most recent national statistical data, hypertension is one of the most common chronic diseases in the adult population (aged 18 years and older). Although its primary (essential) form is more frequent, in 10-15% of the cases, there is an underlying cause behind hypertension (secondary form). At the time of the diagnosis of secondary hypertension, significant target-organ damage may already be present. Hypertension can have an adverse effect on the vascular network of the retina, leading to different stages of hypertensive retinopathy.
Objective: In this case report, we demonstrate the clinical presentation of a grade 3 hypertensive retinopathy caused by pheochromocytoma.
Case report: A 26-year-old female patient presented with a one-month history of bilateral visual impairment. Besides ocular symptoms, she had high systolic blood pressure (around 180 mmHg). Her fundus was characterised by arteriovenous crossing signs, flame-shaped and dot-and-blot haemorrhages, cotton-wool spots in the papillomacular area bilaterally, and hard exudates (“macular stars”) in the macular area in her right eye. Based on the medical history and fundus examination, we presumed grade 3 hypertensive retinopathy and confirmed it by imaging devices (optical coherence tomography, fluorescein angiography). We referred the patient to the Department of Internal Medicine for further investigations and treatment. Later, pheochromocytoma was confirmed as the underlying aetiology.
Discussion: Despite the high prevalence of hypertension, its serious ocular manifestations with visual impairment are rare. For differential diagnosis, several retinal vascular pathologies (e.g., diabetic retinopathy or retinal vein occlusion) can be considered, but careful evaluation of the patient's ocular and systemic state may help to determine the exact diagnosis. We would like to emphasise that thorough history-taking and holistic approach are also essential to ophthalmological practice.
Összefoglaló
Bevezetés: A legfrissebb hazai statisztikai adatok alapján a magasvérnyomás-betegség az egyik vezető krónikus betegség a 18 év feletti korosztályban. Általában a primer (esszenciális) formájával találkozunk, de az esetek 10-15%-ában meghatározható a hátterében álló ok (szekunder hipertenzió). A szekunder hipertenzió diagnózisának felállításakor már jelentős célszervkárosodás lehet jelen. A hipertenzió a szemfenék érhálózatára is káros hatást gyakorolhat, amely különböző súlyosságú hipertenzív retinopátiához vezethet.
Célkitűzés: Esetismertetésünkben egy phaeochromocytoma talaján kialakuló, 3-as stádiumú hipertenzív retinopátia klinikai megjelenését mutatjuk be.
Esetismertetés: Egy 26 éves nőbeteg 1 hónapja fennálló, kétoldali látásromlással jelentkezett ambulanciánkon. A szemészeti panasszal egyidejűleg magas, 180 Hgmm körüli szisztolés vérnyomásértékeket mért otthonában. Szemészeti státuszából kiemelendő a szemfenéken mindkét oldalon látható, szimmetrikus arteriovenózus kereszttünetek, papillomakuláris területen elterülő csíkolt és tócsás vérzések, gyapottépésgócok, valamint jobb szemen a makula területén észlelhető kemény exszudátumok („macular star”). Az anamnézis és a szemfenéki kép alapján 3-as stádiumú hipertenzív retinopátiát véleményeztünk, amelynek megerősítésére szemészeti képalkotó vizsgálatokat (optikai koherencia tomográfia, fluoreszcein-angiográfia) végeztünk. További kivizsgálás és kezelés céljából belgyógyászati osztályra helyeztük át a beteget, ahol a magasvérnyomás-betegség hátterében phaeochromocytomát igazoltak.
Megbeszélés: A magasvérnyomás-betegség gyakori előfordulása ellenére a mindennapi gyakorlatban ritkán találkozunk annak súlyos, látásromlással járó szemészeti szövődményeivel. Differenciáldiagnosztikailag számos retinális vaszkuláris kórkép felmerülhet, azonban a beteg szemészeti és szisztémás státuszának gondos felvétele segíthet tisztázni a betegség eredetét. Esetünkkel szeretnénk felhívni a figyelmet arra, hogy a szemészeti vizsgálat során is elengedhetetlen a megfelelő anamnézisfelvétel és a holisztikus szemlélet.
Keywords
bilateral visual impairment, hypertensive retinopathy, pheochromocytoma, holistic approach
Kulcsszavak
kétoldali látásromlás, hipertenzív retinopátia, phaeochromocytoma, holisztikus szemlélet
Bevezetés
A magasvérnyomás-betegség az esetek 10-15%-ában szekunder eredetű, azaz a hátterében álló ok meghatározható. Fiatal életkorban jelentkező magas vérnyomás esetén különösen fontos, hogy gondoljunk rá. Számos kórkép (pl. vese- és endokrinbetegségek, obstruktív alvási apnoe stb.) mellett a phaeochromocytoma is etiológiai tényezőként merül fel. Ez egy ritka, katecholaminokat (pl. adrenalin, noradrenalin) termelő neuroendokrin daganat. Prevalenciája 1:2500 és 1:6500 között van, a magas vérnyomásban szenvedő betegek 0,1–0,6%-ánál fordul elő (2). Az elnevezés a görög phaios (sötét), chroma (szín) és cytoma (daganat) szavakból származik. Az esetek kb. 85%-ában adrenális, azaz a mellékvese velőállományának chromaffin sejtjeiből indul ki, míg az esetek kb. 15%-a extra-adrenális lokalizációjú (paraganglionomák) (1). Bár általában 30–50 éves kor között jelentkezik, bármely életkorban kialakulhat (2). A tumorból történő katecholamin-kiáramlás kapcsán egyéb tünetekkel (pl. szapora pulzus, izzadás stb.) kísérve a vérnyomás rendkívül megemelkedhet. Ez a hipertenzív krízis. Súlyos célszervkárosodás is társulhat hozzá, ekkor malignus hipertenzióról beszélünk, amelyre sokszor a szemészeti tünetek hívják fel elsőként a figyelmet (1, 3, 5, 6).
Esetismertetésünkben egy phaeochromocytoma talaján kialakuló, 3-as stádiumú hipertenzív retinopátia klinikai megjelenését mutatjuk be.
Esetismertetés
Egy 26 éves nőbeteg 1 hónapja fennálló, kétoldali látásromlással jelentkezett ambulanciánkon.
A szemészeti panaszok mellett arról is beszámolt, hogy az utóbbi 1 hóna pban magas, 180 Hgmm körüli szisztolés vérnyomásértékeket mért otthonában. Egyéb panaszt rákérdezésre nem említett, valamint kórelőzménye is negatív volt.
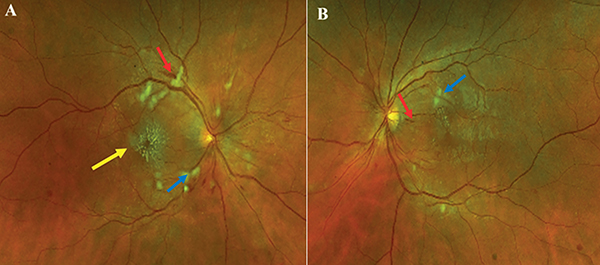
Első megjelenésekor legjobb korrigált látóélessége decimálisan jobb szemén 0,35, bal szemén 0,6 volt. Réslámpás vizsgálata során az elülső szegmentum eltérést nem mutatott. A szemfenéken mindkét szemen, szimmetrikusan arteriovenózus kereszttünetek, papillomakuláris területen elterülő csíkolt és tócsás vérzések, gyapottépésgócok, valamint a makula területén ödéma, jobb oldali túlsúllyal kemény exszudátumok („macular star”) látszottak. Ezt ultraszéles látószögű szemfenéki felvétellel dokumentáltuk (1. ábra).
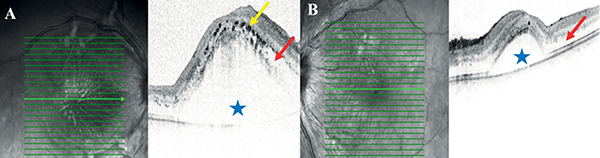
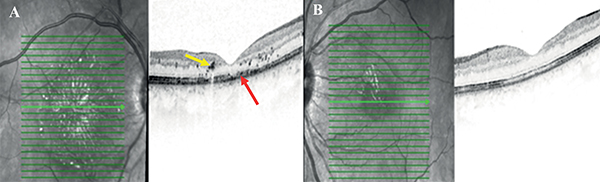
Optikai koherencia tomográfia (OCT) (Heidelberg Engineering GmbH, Heidelberg, Németország) vizsgálat is történt, amelyen a makulában jobb oldali túlsúllyal intraretinális (IRF) és szubretinális folyadék (SRF) látszott hiperreflektív pontokkal (2. ábra).
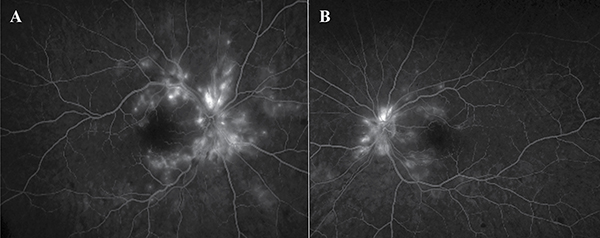
A pontos diagnózis felállítása céljából fluoreszcein-angiográfia (FLAG) vizsgálatot is végeztünk. A FLAG-felvételeken mindkét szemen szabályosan telődő érrendszer volt látható a késői fázisban, az érárkádok és a papilla körül diffúz kapilláris eresztéssel (3. ábra). Az eredmények tükrében hipertenzív retinopátiát véleményeztünk, amelyet a Keith–Wagner–Barker-féle stádiumbeosztás szerint a papilla megkíméltsége miatt 3-as stádiumba soroltunk (4).
További kivizsgálás és kezelés céljából belgyógyászati osztályra helyeztük át a beteget. Az elvégzett renális Doppler UH-vizsgálat a magasvérnyomás-betegség hátterében phaeochromocytoma gyanúját vetette fel. A diagnózist a hasi MR-vizsgálat, az endokrin laborban mért magas plazma- és vizelet-katecholamin metabolitszintek, valamint a meta-jód-benzil-guanidin (MIBG) szcintigráfia is megerősítette.
A beteget béta-blokkoló (carvedilol) és alfa1-receptor-blokkoló (doxazosin) kombinációjából álló antihipertenzív terápiára állították, amely mellett vérnyomásértékei céltartományba (120–129/70–79 Hgmm) kerültek.
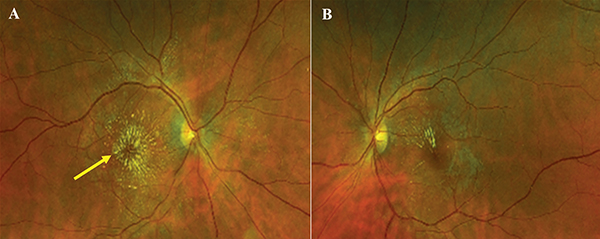
A terápia megkezdésével szemészeti státusza is jelentősen javult. Legjobb korrigált látóélessége a jobb szemen 0,8, bal szemen 1,0 lett. A szemfenéken a vérzések, a gyapottépésgócok és az ödéma megszűnt. Kemény exszudátumok még láthatók voltak (4. ábra). Megfelelő kezelés mellett ezek felszívódása is várható, azonban krónikus fennállás esetén maradandó retinális károsodás alakulhat ki (4). OCT igazolta az IRF és SRF eltűnését, a foveális kontúr mindkét szemen jól kivehető volt (5. ábra). Jobb szemen a külső elemek (pl. ellipszoid zóna) még dezintegráltak voltak, ez magyarázta a látóélességet.
A diagnózis felállítása után 3 hónappal betegünknél jobb oldali laparoszkópos adrenectomia történt. Operábilis esetben (pl. lokalizált) a phaeochromocytoma definitív megoldását annak sebészi eltávolítása jelenti, amelyet megfelelő gyógyszeres előkezelés után lehet elvégezni (2). A páciens vérnyomása a műtétet követően normalizálódott, a vérnyomáscsökkentő gyógyszerek elhagyásra kerültek.
Genetikai vizsgálatok is történtek herediter daganatszindrómával való asszociáció kizárása érdekében, amelyek jelen esetben negatív eredménnyel zárultak. A phaeochromocytomás esetek többsége sporadikus jellegű, de genetikai asszociációk is lehetnek a háttérben, mint például 2-es típusú multiplex endokrin neoplázia, 1-es típusú neurofibromatózis vagy Von Hippel–Lindau-betegség. Korábban a Graham által 1951-ben leírt „10%-os szabály” (a phaeochromocytomás esetek 10%-a herediter, 10%-a extra-adrenális lokalizációjú, 10%-a bilaterális, 10%-a malignus és 10%-a gyermekkorban jelentkezik) általánosan elfogadott volt, azonban a mai modern genetikai vizsgálatok alapján az öröklött esetek aránya 40% körül lehet (1, 2).
Megbeszélés
Fiatalkorban a kétoldali, hetek alatt fokozatosan kialakuló látásromlás ritka, elsősorban szisztémás (pl.neurológiai, belgyógyászati vagy immunológiai betegségek, fertőzések) kórképekre kell gondolnunk.
A szemfenék érhálózata, különösen fiatal életkorban, rendkívül érzékeny a tartósan fennálló magas vérnyomásra. Leggyakrabban a retinális erekben észlelhetők elváltozások, de a chorioidea és a látóidegfő keringése is érintett lehet (4).
A hirtelen, nagyfokú vérnyomáskiugrás elsősorban a chorioidea ereit károsítja (hipertenzív chorioideopathia). Ennek oka, hogy ezek az erek gyenge autoregulációval rendelkeznek, emiatt nem tudnak gyorsan alkalmazkodni a hirtelen nyomásváltozáshoz. Következményként a chorioideális erek fibrinoid nekrózisa és a retinális pigmentepithelium károsodása következik be. Ezek különböző szemfenéki elváltozások (pl. Elschnig-foltok, Siegrist-csíkok, exszudatív retinaleválás) kialakuláshoz vezetnek (1, 4).
Krónikus hipertenzió esetén főleg a retina ereinek károsodása uralja a klinikai képet (hipertenzív retinopátia). Súlyosságának meghatározására számos klasszifikáció született, a mindennapi gyakorlatban hagyományosan a Keith–Wagner–Barker-féle stádiumbeosztást alkalmazzuk, amely szerint 4 stádiumot különböztetünk meg (1. táblázat) (4).

Kezdetben az arteriolák arterioszklerotikus átalakulása dominál, majd súlyos, tartós fennállás esetén a vér–retina gát sérülése miatt az erek permeábilitásának fokozódása ödéma és vérzések kialakulásához vezet. Utóbbiak lehetnek csíkolt, lángnyelvalakúak, ha felszínesek és pontszerűek, ha mélyebb elhelyezkedésűek. A gyapottépésgócok felszínes, fehéres színű, elmosott szélű foltok a retinán, az idegrostréteg mikroinfarktusainak következményei. A kemény exszudátumok mélyebb elhelyezkedésű, sárgás-fehéres színű, éles határú lipid- és fehérjelerakódások, amelyek krónikus folyamatra utalnak. Esetünkben az ún. „macular star” jelenség is megfigyelhető volt, amelyet a makula területén a külső plexiform rétegben csillagszerű mintázatban felhalmozódó kemény exszudátumok okoznak. A jellegzetes alakzatot a Henle-rostok sugárirányú lefutása okozza (1, 4).
Differenciáldiagnosztikailag számos retinális vaszkuláris kórkép felmerülhet. Az intraretinális vérzések, kemény exszudátumok és gyapottépésgócok miatt elsősorban diabéteszes retinopátia vagy retinális vénás elzáródás jöhet szóba. Ezek kizárását segítette a beteg kórtörténete (belgyógyászati és szemészeti kórelőzmény nélkül), valamint az ezen kórképekre jellemző patognomikus jelek hiánya, mint például diabéteszes retinopátiában a mikroaneurizmák vagy intraretinális mikrovaszkuláris abnormalitások, vénás elzáródás esetén az érintett véna teltté, kanyargóssá válása és FLAG-vizsgálattal igazolt keringési zavara. Fiatal életkora és szemfenéki képe miatt poszterior uveitis és neuroretinitis is felmerült, ennek kizárása céljából szerológiai vizsgálatok történtek, amelyek negatív eredménnyel zárultak (4).
A magas vérnyomás következtében a szemfenék ereiben arterioszklerotikus átalakulás megy végbe. Az arteriolák elvesztik elaszticitásukat, rigiddé válnak, és ennek következtében a hipertenzív retinopátia mellett egyéb retinális vaszkuláris kórképek is kialakulhatnak (pl. retinális artéria makroaneurizma vagy vénás elzáródás) (4, 7).
A kezelés fő eleme a háttérben álló magas vérnyomás rendezése, amelyhez elengedhetetlen a belgyógyász kollégákkal való szoros együttműködés. A vérnyomást fokozatosan kell csökkenteni, hogy megelőzzük a célszervek további iszkémiás károsodását (4).
Mind a hipertenzív retinopátia, mind pedig a phaeochromocytoma általában jó prognózisú betegség, ha időben felfedezik és kezelik. A szemorvos kulcsfontosságú szerepet játszik a súlyos szisztémás betegségek diagnosztizálásában és időben történő beavatkozásának kezdeményezésében.
Nyilatkozat
A szerzők kijelentik, hogy az esetismertetés megírásával kapcsolatban nem áll fenn velük szemben pénzügyi vagy egyéb lényeges összeütközés, összeférhetetlenségi ok, amely befolyásolhatja a közleményben bemutatott eredményeket, az abból levont következtetéseket vagy azok értelmezését.
Irodalom
1. Agrawal S, Agrawal R, Tripathi A. Pheochromocytoma “the great masquerader” presenting as hypertensive retinopathy: A case report. IP Int J Ocul Oncol Oculoplasty 2023; 9(2): 105–107.
https://doi.org/10.18231/j.ijooo.2023.022
2. Aygun N, Uludag M. Pheochromocytoma and Paraganglioma: From Epidemiology to Clinical Findings. Sisli Etfal Hastan Tip Bul 2020; 54(2): 159–168. Published 2020 Jun 3.
https://doi.org/10.14744/SEMB.2020.18794
3. Banerjee A, Nayak B, Verma G, Parija S. Resolution of grade IV hypertensive retinopathy in an adult with pheochromocytoma: post-tumor resection. BMJ Case Rep 2020; 13(2): e231245. Published 2020 Feb 13.
https://doi.org/10.1136/bcr-2019-231245
4. https://eyewiki.org/Hypertensive_Retinopathy (letöltés dátuma: 2025. március)
5. Hervás Ontiveros A, Hernández Bel L, Domenech Aracil N, Udaondo P, Cisneros Lanuza Á. Bilateral hypertensive retinopathy diagnostic of pheochromocytoma. Arch Soc Esp Oftalmol 2015; 90(3): 148–149.
https://doi.org/10.1016/j.oftal.2014.07.012
6. Petkou D, Petropoulos IK, Kordelou A, Katsimpris JM. Severe bilateral hypertensive retinopathy and optic neuropathy in a patient with pheochromocytoma. Klin Monbl Augenheilkd 2008; 225(5): 500–503.
7. Thury G, Dégi R, Smeller L, Kovács A. Retinalis artéria macroaneurysmák diagnosztikai és kezelési lehetőségei eseteink kapcsán [Diagnostic and treatment options for retinal arterial macroaneurysms in relation to our cases]. Orv Hetil 2023; 164(42): 1673–1677. Published 2023 Oct 22.
https://doi.org/10.1556/650.2023.328831
