Differential diagnostic difficulties of ciliary body tumours – a case report
doi: 10.55342/szemhungarica.2025.162.1.43
Case report
Summary
Introduction: To date, the differential diagnosis of intraocular tumours, and within that of the ciliary body, is still difficult, as the tumour is located behind the sclera and causes symptoms late.
Case report: We present the case of a 22-year-old woman who visited our clinic with complaints of blurred vision in her right eye for four months. Slit-lamp and ultrasound examinations revealed a pigmented, oval-shaped mass originating from the ciliary body, leading to a presumptive diagnosis of uveal malignant melanoma, for which enucleation was performed. Histopathological and immunohistochemical analysis of the enucleated eye confirmed the diagnosis of epithelioid leiomyoma.
Conclusion: Histopathology and immunohistochemical examination are essentials for the differential diagnosis of intraocular leiomyoma and malignant melanoma, as the clinical presentation and ultrasound findings may show significant similarities. This case highlights that in the presence of a large leiomyoma of the ciliary body, clinical differentiation may not be possible without enucleation.
Összefoglaló
Bevezetés: Az intraokuláris, és ezen belül a sugártest-daganatok differenciáldiagnosztikája a mai napig nehézségeket okozhat, ugyanis a tumor a sclera mögött növekszik, és többnyire későn okoz tüneteket.
Esetismertetés: Egy 22 éves nőbeteg esetét ismertetjük, aki azzal a panasszal jelentkezett klinikánkon, hogy 4 hónapja homályosan lát a jobb szemével. A réslámpás és ultrahangos vizsgálat a sugártestből kiinduló pigmentált, ovális alakú terimét mutatott, amely alapján uvealis melanoma malignumot valószínűsítettünk, ezért enukleációt végeztünk. Az enukleált szem szövettani és immunhisztokémiai vizsgálatával simaizom-eredetű benignus tumor: epithelioid leiomyoma igazolódott.
Következtetések: Az intraokuláris leiomyoma és a melanoma malignum elkülönítése klinikai és képalkotó vizsgálatokkal sem mindig lehetséges, mivel a klinikai kép és az ultrahangvizsgálat számos hasonlóságot mutathat. Irodalmi adatok szerint az eddig közölt intraokuláris leiomyomák szinte mindegyikét szövettani vizsgálattal igazolták, amelyet többnyire elektronmikroszkópos és immunhisztokémiai módszerekkel támasztottak alá. Ez az eset felhívja a figyelmet arra, hogy a corpus ciliare nagyméretű leiomyomája esetén a klinikai differenciálás enukleáció nélkül nem feltétlenül lehetséges.
Keywords
leiomyoma, uveal malignant melanoma, ciliary body , enucleation, immunohistochemistry
Kulcsszavak
leiomyoma, uveális melanoma malignum, corpus ciliare, enukleáció, immunhisztokémia
Bevezetés
A leiomyoma egy jóindulatú simaizomdaganat, amely leggyakrabban az uterusban fordul elő, de leírták más szervekben is, például a gyomor-bél traktusban, a bőrben vagy a szem sugártestében. A leiomyomák viselkedése és jelentősége az adott lokalizációtól függ, azonban differenciáldiagnosztikai nehézségeket is okozhatnak más daganatokkal szemben, így van ez a sugártest-daganatok esetében is.
A sugártest-leiomyomáknak két típusát különböztetünk meg: a mesectodermalis és az epithelioid típust. Előfordulásuk rendkívül ritka, amelyet igazol, hogy majdnem 30 év alatt az irodalomban összesen száznál kevesebb esetet írtak le, ezt az esetet is beleszámítva (1).
Esetismertetés
Betegünk 22 éves nő, aki a jobb szemével 4 hónapja tartó homályos látás panaszokkal érkezett a Semmelweis Egyetem Szemészeti Klinikájára. A legjobb korrigált látóélessége jobb szemén 0,4, bal szemén 1,0 volt. Réslámpás vizsgálata során jobb szemén nasalisan 1-1 episcleralis ér tágulata, valamint a pupillatágítást követően 3 és 6 óra között az irist elődomborító, a lencsét temporálisan és felfelé diszlokáló, az üvegtestbe boltosuló pigmentált terime volt megfigyelhető (1. ábra).
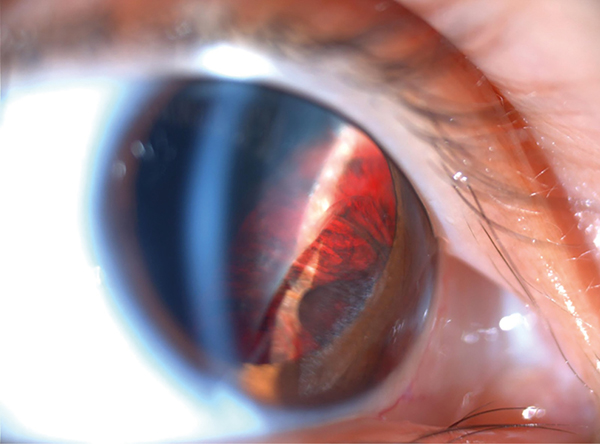
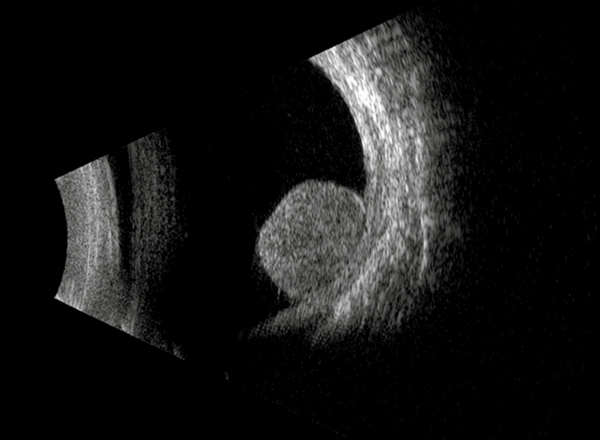
A funduson nem látszott eltérés, a szemnyomás normális volt. Az ezt követő ultrahangvizsgálat a corpus ciliareből kiinduló, gombaszerűen a bulbusba emelkedő, alacsony belső reflektivitású, 8,97×10,23 mm-es terimét írt le flickeringgel (2. ábra). Az alak és a dús belső keringés alapján a diagnózis corpus ciliare melanoma volt. Retinaleválás, extraokuláris terjedés nem volt látható, illetve a bal szem sem mutatott semmilyen eltérést. A beteg kórelőzménye és családi anamnézise nem volt releváns, illetve nem szedett semmilyen gyógyszert.
Tekintve, hogy rosszindulatú daganatot feltételeztünk, illetve, hogy a méret miatt a bulbusmegtartó beavatkozás esélyei rosszak voltak, enukleációt végeztünk. Az enukleált szem szövettani vizsgálata során a szövettani kép és az immunhisztokémiai profil alapján nem melanoma malignum, hanem epithelioid leiomyoma igazolódott.
Megbeszélés
A sugártest leiomyomája egy igen ritka, jóindulatú daganat, amely többnyire kaukázusi (1), fiatal nőkben jelenik meg a második és negyedik életévtized között, valamint általában neurális léc eredetű (2, 3). Bár áttétet nem ad, helyileg destruktív lehet, jelentős méretet érhet el, sclera-elvékonyodást, extrascleralis terjedést, lencseeltolódást, retinaleválást és szekunder glaukómát okozhat (4).
Az okuláris leiomyoma leggyakrabban amelanotikus. A sugártest leiomyomája tágított pupillás oftalmoszkópiás vizsgálat során általában fehér, dombszerű képletként jelenik meg, de az esetek 40%-ában pigmentált is lehet (barna), ami az elvékonyodott sugártesti hám miatt alakul ki, amely a fokozatosan előrenyomuló tumor fehéres felszínére feszül (5). A szerózus retinaleválás minden második esetben előfordul, ami uvealis melanomára is jellemző (4).
Ultrahangvizsgálat során a sugártest leiomyomája alacsony vagy közepes belső reflektivitást mutat fokozott vaszkularizációval, csak úgy, mint az uvealis melanoma, emiatt a belső reflektivitás és a flickering sem különíti el a kettőt egymástól (6, 7). A kísérő retinaleválás hiánya nem kötelező észlelés melanoma esetén, az 1970-es években leírt chorioidea excavatio pedig a kis alapú melanomák esetén is csak néha észlelhető, semmiképpen nem elvárt jellemzője a chorioidea melanomák ultrahangos képének.
A leiomyoma klinikai diagnózisát az is nehezíti, hogy míg a melanoma a leggyakoribb intraokuláris daganat (8), addig a leiomyoma előfordulása igen ritka, és gyakran uveális melanomának vélik (9). A non-melanocytás uveális daganatokról egyre több adat halmozódik fel, ami növeli a klinikusok és patológusok tudatosságát, amelynek eredményeként folyamatosan csökken az enukleációk száma, amelyeket korábban tévesen diagnosztizált rosszindulatú melanoma miatt végeztek. Ennek ellenére továbbra is létezik egy olyan uveális daganatokból álló csoport, amelyet klinikailag nehéz megkülönböztetni a rosszindulatú melanomától. Egy 11 éves időszakot elemző tanulmányban 6169 enukleált szemből 13 eset tartozott ebbe a kategóriába (2), míg egy 50 éves periódus során 369 esetből 13 volt hasonló (2). A diagnosztikai pontosság javítására a vékonytű-aspirációs biopsziát (FNAB) és a mágneses rezonanciás képalkotást javasoltak (2), bár az FNAB inkább az equator mögött elhelyezkedő daganatok esetében alkalmazható, magában hordozza a tumorsejtek szétszóródásának, és intraokuláris vérzésnek a kockázatát, valamint önmagában nehéz ráalapozni a diagnózist (3, 4, 10).
Egy 2020-ban citált esettanulmány a sugártest egy mesectodermalis leiomyoma esetét mutatja be. A kezdeti vékonytű-aspirációs biopszia bár kizárta a melanomát, a tumor időközben gyors és komplikált növekedést mutatott, ami látásvesztéshez vezetett, ezért végül a szem enukleációjára került sor. Ez felhívja a figyelmet arra, hogy az egyébként jóindulatú elváltozás szokatlan akut vagy szubakut formában is jelentkezhet, és a késlekedő diagnózis szemészeti szövődményekhez és akár a szem elvesztéséhez is vezethet (3).
A sugártest leiomyomájának elkülönítése más orsósejtes vagy epithelioid daganatoktól immunhisztokémia vagy transzmissziós elektronmikroszkópia nélkül szintén nem lehetséges. Az immunhisztokémia olcsóbb, gyorsabb és könnyebben kivitelezhető, ezért az immunhisztokémia felváltotta az elektronmikroszkópiát a leiomyoma diagnosztikájában (11). Az immunhisztokémiai vizsgálatok simaizom aktin (SMA), desmin, h-caldesmon és vimentin pozitív immunreaktivitást mutattak, míg HMB-45 melanoma markerrel és citokeratinnal negatív eredményt adott a leiomyomában (12, 13). A mi esetünkben elvégzett immunhisztokémiai vizsgálatok eredményei összhangban voltak a simaizom-daganatokkal.
Következtetés
Az intraokuláris leiomyoma, illetve a melanoma malignum klinikai kép és ultrahang alapján egyértelműen nem elkülöníthető. Melanoma malignum esetén az ultrahangvizsgálaton az esetek csupán 10%-ában láthatunk exsudatiót, továbbá a chorioidea excavatio megjelenése sem típusos, így ezen jellemzők hiánya sem könnyíti meg a differenciáldiagnosztikát. A dús erezettség a vékonytű-aspirációs biopsziát a következményes nagymértékű intraokuláris vérzés miatt kontraindikálja, ennek megfelelően a tumor eltávolítására vitrectomia sem javaslandó. Az MRI hasznos lehet a melanint tartalmazó szövetek differenciálásra, mivel T1 súlyozott képeken magas jelintenzitást és specifikus mintázatot mutathatnak (14), míg a többnyire amelanotikus leiomyomák nem eredményeznek hasonló jellegzetességet. Az immunhisztokémia elengedhetetlen, valamint a legmegbízhatóbb módszer a végleges diagnózishoz. Az enukleáció elkerülhetetlennek tűnik progresszív növekedés és nagy daganatméret esetén.
Nyilatkozat
A szerzők kijelentik, hogy esetismertetésük megírásával kapcsolatban nem áll fenn velük szemben pénzügyi vagy egyéb lényeges összeütközés, összeférhetetlenségi ok, amely befolyásolhatja a közleményben bemutatott eredményeket, az abból levont következtetéseket vagy azok értelmezését.
Irodalom
1. Tóth G, Muzsik B, Szajkó A, Kerber P, Dinya E, Csákány B, Nagy ZZ, Németh J. Incidence and mortality of uveal melanoma in Hungary: A nationwide study. Cancers (Basel) 2024; 16: 931. https://doi.org/10.3390/cancers16050931
2. Tóth J, Kerényi Á, Süveges I, Futó G. Leiomyoma of The Ciliary Body and Hemangiopericytoma of the Choroid. Pathology Oncology Research 1996; 2(1–2):
https://doi.org/10.1007/BF02893958
3. Alkatan HM, Al-Dahmash SA, Aljaedi H. A case of ciliary body mesectodermal leiomyoma with rapid growth and loss of vision necessitating enucleation. Ann Med Surg (Lond) 2020; 60: 651–653. https://doi.org/10.1016/j.amsu.2020.11.067
4. Singh Tomar A, Finger PT, Iacob CE. Intraocular leiomyoma: Current concepts. Surv Ophthalmol 2020; 65: 421–437. https://doi.org/10.1016/j.survophthal.2019.12.008
5. Shields JA, Shields CL, Eagle RC, De Potter P. Observations on seven cases of intraocular leiomyoma. The 1993 Byron Demorest Lecture. Arch Ophthalmol 1994; 112(4): 521e8. https://doi.org/10.1001/archopht.1994.01090160097028
6. Singh Tomar A, Fam A, Finger PT, Iacob CE. Doppelgänger dilemma: Leiomyoma versus uveal melanoma. Am J Ophthalmol Case Rep 2021; 22: 101040.
https://doi.org/10.1016/j.ajoc.2021.101040
7. Tucker SH, Szalai E, Rivellese M, Grossniklaus H. Ring-shaped leiomyoma of the ciliary body. Ocul Oncol Pathol 2017; 3: 250:253. https://doi.org/10.1159/000464249
8. Tóth G, Hécz R, Tóth J, Pencz B, Szabó A, Lukáts O, Szűcs M, Dank M, Nagy ZZ, Csákány B. Koroideális melanómát utánzó világossejtes vesesejtes karcinóma áttét. Magy Onkol 2022; 66: 157–161. https://doi.org/10.1556/650.2023.32665
9. Ishigooka H, Yamabe H, Kobashi Y, Nagata M. Clinical and pathological status of mesectodermal leiomyoma of the ciliary body. Graefes Arch Clin Exp Ophthalmol https://doi.org/10.1007/BF02169778
10. Ankit Singh Tomar, MDa,b , Paul T. Finger, MDa,b, *, Codrin E. Iacob, MDb. Intraocular leiomyoma: Current concepts. Survey of ophtalmology 2020; (421–437). https://doi.org/10.1016/j.survophthal.2019.12.008
11. Park Sun-Won, Kim Hyung-Jin, Chin Hee-Seung, Tae Kee-Sun, HanJee-Young. Mesectodermal leiomyosarcoma of the ciliary body. AJNR Am J Neuroradiol 2003; 24: 1765–1768. https://doi.org/10.1136/bjo.83.5.620
12. Zhou N, Wei W, Xu X. Pathology features and the results of treatment of two cases of posterior choroideal leiomyoma. BMC Ophthalmol 2020; 20: 198.
https://doi.org/10.1186/s12886-020-01445-6
13. Heegaard S, Jensen PK, Scherfig E, Prause JU. Leiomyoma of the ciliary body. Acta Ophthalmol Scan 1999; 77: 709–712.
https://doi.org/10.1034/j.1600-0420.1999.770622.x
14. Sepahdari AR et al. (2009): T1-weighted hyperintense orbital lesions: characterizationwitf diffusion-weighted imaging and apparent diffusion coefficientsd. American Journal of Neuroradiology, 30 (3). 462–467. https://doi.org/10.3174/ajnr.A1380
