A rare complication of ophthalmic herpes zoster
doi: 10.55342/szemhungarica.2025.162.4.125
Original scientific paper
Summary
Purpose: To report a case of a patient who developed unilateral total ptosis, ophthalmoplegia, and mydriasis while receiving systemic and local antiviral treatment for ophthalmic herpes zoster.
Case history: We started local and systemic antiviral therapy for a 71-year old patient for ophthalmic herpes zoster. During the one-week follow-up examination, in addition to anterior uveitis symptoms, we also observed total ptosis, ophthalmoplegia and mydriasis, which persisted even after the resolution of the skin symptoms and tapered inflammation of the anterior segment. His treatment was enriched with oral Medrol therapy. Eight weeks after the initial symptoms, the ocular motility dysfunction resolved, ptosis eased significantly, and the mydriasis slightly lessened.
Conclusion: Ophthalmoplegia and total ptosis, which developed as a complication of ophthalmic herpes zoster showed significant improvement and recovery following systemic antiviral and steroid therapy.
Összefoglaló
Célkitűzés: Herpes zoster ophthalmicus miatt indított szisztémás antivirális kezelés mellett kialakult egyoldali teljes ptosis, ophthalmoplegia és mydriasis tünetét mutató páciens esetismertetése. Az eset kapcsán áttekintjük a herpes zosterhez társuló ophthalmoplegia patomechanizmusát, megjelenési formáját, differenciáldiagnosztikáját és terápiáját.
Esetismertetés: A hetvenegy éves páciensnek jobb szemén kialakult herpes zoster ophthalmicus miatt szisztémás és helyi antivirális kezelést indítottunk. Az egyhetes kontrollvizsgálat során elülső uveitises tünetek mellett teljes ptosist, ophthalmoplegiát és mydriasist láttunk, amely a bőrtünetek gyógyulása és az uveitises tünetek mérséklődése után is fennállt. A kezelését per os medrolterápiával egészítettük ki. Nyolc héttel a kezdeti tünetek után a szemmozgászavar megszűnt, a ptosis jelentős mértékben, a mydriasis kismértékben csökkent.
Következtetés: A herpes zoster ophthalmicus szövődményeként kialakult ophthalmoplegia, teljes ptosis kombinált általános antivirális és szteroidterápia mellett jelentős javulást, gyógyulást mutatott.
Keywords
ophthalmic herpes zoster, ophthalmoplegia, ptosis, mydriasis
Kulcsszavak
herpes zoster ophthalmicus, ptosis, ophthalmoplegia, mydriasis
Bevezetés
Az ophthalmoplegiának differenciáldiagnosztikája nehéz, számos oka lehet. A kísérőtünetek segítenek a diagnózis felállításában. Az etiológia lehet orbitaeredetű, állhat a háttérben a külső szemizom kórfolyamata, károsodása, neuromuscularis kapcsolat patológiás volta. Intracranialis nyomásfokozódás is lehet az oka. Emellett sérülhet az internuclearis pálya, továbbá a középagyban és cortexben futó pályák is. Ismert diabetes mellitus (2, 3), thiamindeficiencia és toxikus ártalom (1), infekció okozta ophthalmoparesis is (9). Jelen munkánkban az egy oldali ophthalmoplegiának egy ritka esetét mutatjuk be.
Esetismertetés
Hetvenegy éves pseudophakiás férfi jobb oldali herpes zoster ophthalmicus tüneteivel jelentkezett a rendelésen. Jobb felső szemhéjon erupciók voltak láthatóak, amelyek a homlokra és a hajas fejbőr területére is ráterjedtek. A jobb szem látása gyenge volt (V: 0,1), amelyet döntően a korábbról ismert nedves típusú makuladegeneráció magyarázott. A conjunctiva érágas volt, sárga váladékkal a szemrésben, a cornea, az elülső csarnok és az üvegtest tiszta. A pupilla az ellenoldalival megegyező tágasságúnak mutatkozott. A funduson ép papilla mellett a makulában ödéma, széli részén exudátum és vérzések látszottak. Panaszmentes bal szemén jó visust (V: 1,0) ép elülső szegmentumot, a funduson ép papillát és száraz típusú makuladegeneráció jeleit láttuk. Naponta 5×800 mg acicilovirt (Telviran), 5× ganciclovir (Virgan) kenőcsöt, 5× levofloxacin (Oftaquix) cseppet indítottunk.
Egy hét múlva következett kontrollvizsgálaton, jobb oldalon az erupciók még észlelhetőek voltak, jobb szem szemhéjai duzzadtak voltak, a felső szemhéj teljesen leereszkedett. A beteg akaratlagosan résnyire tudta a szemét nyitni. Pulzáció nem volt tapintható, protrusio nem mutatkozott. A szemmozgások minden irányban jelentős korlátozottságot mutattak. Az elülső szegmentum kifejezett gyulladásos tüneteit láttuk. A conjunctiva vérbőnek és chemotikusnak mutatkozott, a corneahám sima, az állomány tiszta, a hátlap harmatozott, Descemet-redős volt. Az elülső csarnokban sejteket ++ és flaret + láttunk, az irisen tágult ereket észleltünk. A pupilla az ellenoldalitól tágabb volt, fényre nem reagált. Az üvegtest tisztának tűnt. A szemfenéken ép papillát láttunk, a makula állapota a korábbiakhoz képest nem változott. Retinitisre utaló jelet nem észleltünk. Szemnyomását normális tartományban mértük. A bal szem visusa továbbra is teljes volt, statusa nem változott. Az általános és helyi vírus elleni kezelést helyi szteroid (5× Maxidex) szemcseppel egészítettük ki. Emellett sürgősséggel magasabb szintű ellátási intézménybe utaltuk. Onnan a szemészeti vizsgálatot követően a Sürgősségi osztályra tovább küldték, ahol az elvégzett koponya CT-vizsgálat intracranialis kórfolyamatot kizárt, a neurológiai vizsgálat neurológiai kórjelet nem talált, a beteget otthonába bocsátották.
A páciens 4 hét múlva jelentkezett ismét a szakrendelőben, mert jobb szemét továbbra sem tudta kinyitni. A bőrelváltozások megszűntek, az elülső szegmentum gyulladásos tünetei jelentősen mérséklődtek. A ptosis és a szemmozgás változatlannak mutatkozott, a jobb bulbus középállástól alig mozdult ki, pupilla ellenoldalinál tágabb volt (1. ábra). Ekkor a korábban előírt kezelését már nem alkalmazta. A tünetek alapján fissura orbitalis superior szindróma merült fel, bár proptosist nem észleltünk. A szakrendelőben újabb neurológiai vizsgálatot kértünk és a kezelést per os 5×400 mg aciclovir mellett 1 mg/ttkg metilprednisolon tablettával egészítettük ki. Helyileg 5×1 dexametason (Maxidex) cseppet alkalmaztunk.
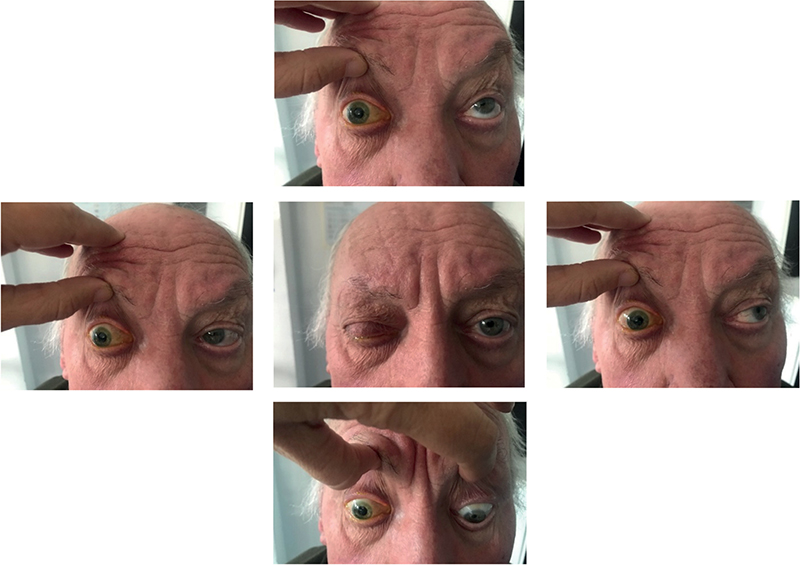
Az ismételt neurológiai vizsgálat a ptosison és a szemmozgászavaron kívül egyéb neurológiai kórjelet nem talált. Myasthenia gravis és endokrin orbitopathia irányába javasolt további vizsgálatot. A koponya MR-lelet kórosat nem mutatott. Az orbita MR-vizsgálat az egyenes izmokat jeldúsabbnak, a retroorbitalis zsírt tömegesebbnek írta le. Laborvizsgálat gyulladásra (fvs: 8,0 G/l, CRP: 3,10 mg/l) és kóros pajzsmirigyfunkcióra (TSH: 1,770 mUI/l) utaló értéket nem detektált.
A páciens az ophthalmoplegia kialakulása után egy hónappal kezdett metilprednisolont csökkenő dózisban még négy hétig szedte 5×400 mg aciclovir mellett. Az opthalmoplegia kialakulásához képest 8 héttel később az érintett szem mozgásai minden irányba szabadokká váltak. Látást nem zavaró, enyhe ptosis volt észlelhető, a pupilla az ellenoldalihoz képest tágabb maradt, sem direkt, sem indirekt pupillareakció nem volt kiváltható, amely a posztszinaptikus paraszimpatikus rostok károsodására utal (2. ábra). Látása javult, mértékét a makuladegeneráció korlátozza (V: 0,1/1,0).
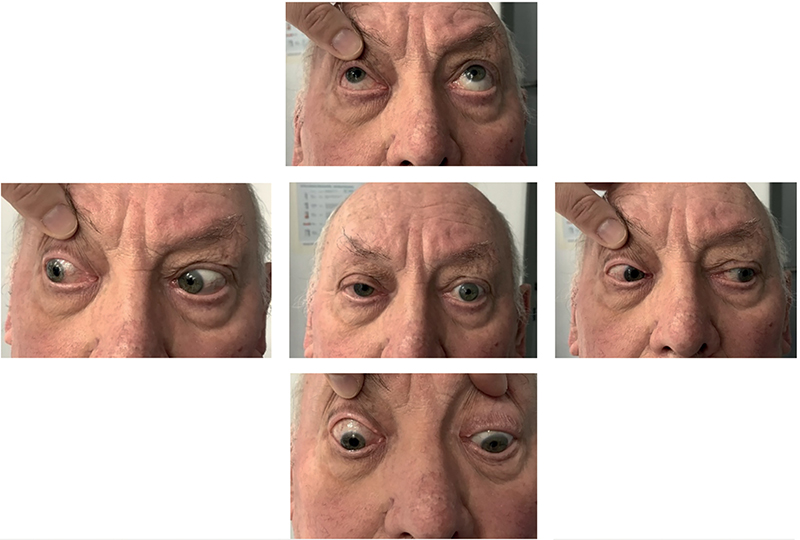
Megbeszélés
A páciens elülső uveitises tünetei, a totális ptosis és szemmozgás-korlátozottság helyi és per os antivirális terápia mellett alakult ki. Differenciáldiagnosztikai szempontból neurológiai kórképek közül leginkább Myasthenia gravis, központi idegrendszer (perifériás agyidegeket érintő) vaszkuláris, vagy térfoglaló folyamata merül fel elsősorban, de ezt a neurológiai és képalkotó vizsgálatok kizárták. Endokrin orbitopathiára jellemző exophthalmust (Hertel: 21/20 Hgmm a 100 mm-en) nem tapasztaltunk, illetve a Basedow-kórban a ptosis sem jellemző, és a TSH-érték sem támasztotta alá. Pseudotumor orbitae merülhetett fel még, de a herpes zoster fertőzéssel való kapcsolatát az ophthalmoplegiával egy időben észlelt bőr és elülső uveitis tünetek megerősítették.
Herpes zoster ophthalmicus (HZO) esetében az n. V. első ágának érintettsége zajlik a ganglion trigeminale Gasseriben rejtve maradt a varicella-zoster vírus (VZV) reaktivációjaként, ami egy vírusspecifikus sejtmediált immunfolyamat. A posztherpetikus neuralgia az egyik leggyakoribb neurológiai tünet, de lehet agyidegparesis, meningitis, meningoencephalitis, és stroke is (5, 10). A szemmozgások érintettségének gyakorisága 5-31%, de egyoldali, teljes ophthalmoplegia jóval ritkább. Srinivasan Sansay és munkatársai az angol nyelvű, idevonatkozó, 1948–2008-as éveket vizsgáló szakirodalmat áttekintve 20 esetben találtak HZO-val összefüggő teljes ophthalmoplegiát. Ezen 20 páciens mindegyikének ptosisa volt, 85%-nak dilatált pupillája és 20%-nak opticus neuropathiája is. Ez utóbbi esetben orbitális apex szindróma merül fel, a n. opticus érintettség miatt. 90%-ban az elülső szegmentum is érintett volt, ahogyan a mi esetünkben is. A fent említett tanulmány 20%-ban detektálta a hátsó szegmentum gyulladását is, amelyet ebben az esetben mi nem tapasztatunk (10).
HZO esetén többféle patomechanizmus is ismert szövődményként bekövetkezett ophthalmoplegia hátterében. Lehet a VZV direkt terjedése az V. agyidegről a III., IV. és VI. idegre a fissura orbitalis superioron történő áthaladáskor (12.). Lehetséges az orbitalis szövet direkt infekciója és reaktív immunválasz a vírusra. Az, hogy a bőrlézióknak megfelelően az ipsilateralis orbita érintett, arra utal, hogy a patogenezis hátterében a szövet direkt inváziója és következményes immunválasz a felelős, amely inkább szövethez kötött antigén általi immunválasz, mint keringő immunkomplex eredménye. A neutralizáló antitestek gyorsan, 2-3 nap alatt megemelkednek a vérben és 2-3 hét alatt érik el a csúcsszintet. A gyulladás klinikai tünetei, mint fájdalom, hyperaemia, ödéma, csökkent funkció hamar kialakulnak a citokin- és lipidmediátorok felszabadulásával járó sejtes aktivációnak és a megváltozott érpermeabilitásnak köszönhetően (11). Az ophthalmoplegia magyarázata lehet részben lágyrészeket ért ödéma miatt kialakult n. III., n. IV. és a n. VI. direkt kompresszió, myositis és vasculitis is (4, 5). Srinivasan tanulmánya az esetek 33%-ában MR-vizsgálatokkal a szemizmok megvastagodását detektálták, de a szemmozgató idegekét nem (10). Krasnianski munkacsoportja orbita MR-vizsgálattal a külső szemizmok megvastagodását (6), Magyar M. esetismertetése a szemizmok megvastagodásán kívül az n. III. intraorbitalis részének a jelintenzitás fokozódását írta le (7). Szakirodalomban fellehető olyan esetközlés, amikor az ophthalmoplegia megelőzi a HZO bőrtüneteit (8). A mi esetünkben az orbita MR-lelete a felső, a mediális és a laterális egyenes izmokat jeldúsabbnak írta le. Mydriasist a n. III. paraszimpatikus rostok érintettsége okozhatja.
Sem az esetközlések, sem Srinivasan összefoglaló tanulmánya sem talált olyan jellemzőket immunkompetens pácienseknél, amelyek fokozott rizikót jelentenének a herpes zoster ophthalmicus esetében neurológiai szövődmény kialakulására (10).
Nem lelhető kontrollált tanulmány a herpes zoster ophthalmicus szövődményeként fellépő fissura orbitalis superior szindrómában a szteroid használatáról, de az esetközlések hatékonynak és biztonságosnak találták (5, 11, 12). A kompressziót okozó ödéma, vagy myositis, vagy vasculitises hátteret tekintve az antivirális terápia mellett szteroidkezelést indokoltnak gondoltuk. Esetünkben a kombinált kezelés mellett szemmozgások teljesen szabadokká váltak, a ptosis is nagymértékben javult, a mydriasis csökkent.
Következtetések
A herpes zoster ophthalmicus ritka intraorbitalis szövődményét mutattuk be. A betegség patomechnizmusa nem teljesen tisztázott, ahogyan terápia tekintetében sincs randomizált tanulmányon alapuló ajánlás. A beteg tünetei kombinált általános antivirális és szteroidterápia mellett jelentős javulást, gyógyulást mutattak.
Nyilatkozat
A szerzők kijelentik, hogy az esetismertetés megírásával kapcsolatban nem áll fenn velük szemben pénzügyi vagy egyéb lényeges összeütközés, összeférhetetlenségi ok, amely befolyásolhatja a közleményben bemutatott eredményeket, az abból levont következtetéseket vagy azok értelmezését.
Irodalom
1. Bell JD. Ophthalmoplegia. Radiopaedia 2020.
2. Billerot E, Nguyena TH, Sedira N, et al. Ocular motor nerve palsy in patients with diabetes: High-resolution MR imaging of nerve enhancement. J Fr d' Ophtalmolog 2023; 46: 7726–736.
https://doi.org/10.1016/j.jfo.2023.01.009
3. Gerco D, Gambina F, et al. Ophthalmoplegia in diabetes mellitus: a retrospective study. Acta Diabetol 2009; 46: 23–26.
https://doi.org/10.1007/s00592-008-0053-8
4. Jensen H, Thomsen T S, Hansen SS, et al. Superior orbital fissure syndrome and ophthalmoplegia caused varicella zoster virus with no skin eruption in a patient treated with tumor necrosis alpha inhibitor. Case Rep Neurol 2015; 7: 221–226.
https://doi.org/10.1159/000441325
5. Kirwan RP, Abdalla CM, Hogan CA, et al. Superior orbital fissure syndrome in herpes zoster ophthalmicus. Ir J Med Sci 2009; 178: 355–358.
https://doi.org/10.1007/s11845-008-0266-4
6. Krasnianski M, Sieverta M, Baub V, et al. External ophthalmoplegia due to ocular myositis in a patient with ophthalmic herpes zoster. Neuromuscular Disorders 2004; 14 438–441.
7. Magyar M, Kecskés K. Herpes zoster ophthalmicus-induced myositis and oculomotor nerve palsy. IMAGING 15 2023; 15(1): 55–58.
https://doi.org/10.1556/1647.2023.00110
8. Pereira A, Zhang A, Jabehdar Maralani P, et al. Acute orbital myositis preceding vesicular rash eruption in herpes zoster ophthalmicus. Can J opthalmol 2020; 55(3): e107–e109.
9. Ranjan R, Singh D, et al. Infectious ophthalmoplegias. Neurol Sci 2021; Aug 15: 427: 117504.
https://doi.org/10,1016/j.jns.2021.117504
10. Sanjay S, Wei’en E, Gopal L, et al. Complete unilateral ophthalmoplegia in herpes zoster ophthalmicus. J Neuro-Ophthalmol 2009; 29(4):
11. Ugarte M, Dey S, Jones CA. Ophthalmoplegia secondary to herpes zoster ophthalmicus. BMJ Case Reports 2010;
https://doi.org/10.1136/bcr.12.2009.2532
12. Xu H Y, Ajeet M W, Lawrence T. A rare case of herpes zoster ophthalmicus. JAGS 2008 Nov; 56(11):
https://doi.org//10.1111/j.1532-5415.2008.0199
