Macular Candida infection in a COVID-19-infected patient (Case study)
doi: 10.55342/szemhungarica.2024.161.1.38
Case report
Summary
Purpose: To present a successful outcome case of macular Candida infection with severe SARS-CoV-2 infection. Patient, methods: A 43-year-old, otherwise healthy male patient was intubated and ventilated due to advanced SARS-CoV-2 infection. After 15 days, as his condition improved, he was removed from the ventilator. He noticed a decrease in the vision of the left eye. A general ophthalmic and imaging study (fundus photo, blue autofluorescence and OCT) raised suspicion of a Candida infection located in the parafoveal area. Intensive general and antifungal treatment was applied. The course of the disease was detected with functional and multimodal morphological methods. Results: The general Candida infection spread fungal colonies embedded in the macular choroid and began to sprout. The tendency of this to penetrate into the vitreous through the retina was detected before the breakthrough. The immediate onset of antimycotic treatment confirmed the process diagnostically, and it resolved with minimal loss of macular function. Conclusion: In a SARS-CoV-2 infection with impaired immune status, there is an increased risk of developing a general fungal infection and consequent ophthalmic complications. Recognition of the process in the early phase of the clinical picture and the immediate initiation of antimycotic treatment may prevent the development of severe Candida endophthalmitis.
Összefoglaló
Célkitűzés: Súlyos SARS-CoV-2-infekció nyomán kialakult makulalézió sikeres gyógyításának bemutatása. Módszer: A 43 éves, egyébként egészséges férfi SARS-CoV-2-fertőzés miatt intubációs lélegeztetőgépes kezelésben részesült, amit állapota javulásáig, 15 napig folytattak. Ekkor jelezte a bal szem látásgyengülését. Általános- és képalkotó (Fundus-fotó; BAF és OCT) szemfenékvizsgálat nyomán parafoveális makula-candidiasis gyanúja merült fel. Intenzív általános és antifungális kezelés történt. A betegség lefolyását funkcionális vizsgálatok mellett multimodális morfológiai módszerekkel követtük. Eredmény: Az általános Candidafertőzés szóródása chorioideális megtapadásból eredő burjánzásba fejlődött, ami a makuláris retinába tört. Azonnal megkezdett antimikotikus kezeléssel a folyamat üvegtesti áttörése megakadályozhatóvá vált majd kis parafoveális heggel gyógyult. A beteg látásélessége 1,0-re javult és csak ritkán észlel apró paracentrális scotomát. Következtetés: SARS-CoV-2-fertőzés és legyengült immunstátus mellett megnövekszik az általános gombás fertőzés és annak szemészeti szövődmény veszélye. A klinikai kép korai fázisban történő felismerése és a kezelés azonnali megkezdése megelőzheti a súlyos Candida-endophthalmitis kialakulását.Keywords
ocular Candida infection, SARS-CoV-2 infection
Kulcsszavak
ocularis Candidafertőzés, SARS-CoV-2-infekció
A 43 éves, egyébként egészséges, gyógyszert nem szedő kamionsofőr külföldi útjáról 2020 áprilisában tért vissza. Rövid idővel korábban kontaktusban volt SARS-CoV-2 (severe acute respiratory syndrome coronavirus 2) pozitív személlyel. Lázas állapota miatt Székesfehérvárott, a Fejér Vármegyei Szent György Egyetemi Oktató Kórházban (FMK) jelentkezett. Nasopharyngealis SARS-CoV-2 PCR-analízis koronavírus-fertőzést (Covid-19) igazolt.
Konzervatív kezelése mellett 5 nap alatt, romló tudatállapot és légzésfunkció, valamint oligo-anuria alakult ki. A hatályos rendelkezések alapján az Ajkai Magyar Imre Fertőző Kórházba (MIC) lett szállítva még stabil életparaméterekkel. További gyengülés miatt intubálás és mesterséges légzés vált szükségessé. Súlyos kétoldali ARDS mellett a mellkasi CT típusos vírusos pneumónia képét adta. A progrediáló sokszervi működésromlás miatt a tercier ellátó FMK intenzív osztályára lett visszaküldve.
A szervtámogató intenzív kezelés mellett antivirális és antibiotikumkezelés is szükségessé vált. CytoSorb® adszorbens kezelés, tocilizumab (RoActemra®) és Anti-SARS-CoV-2 plazma adása történt, a sokszervi működésromlás és citokinvihar okán. Multiplex mikrobiológiai kultúra nem mutatott gombás fertőzést. A gyulladásos paraméterek lassú javulása mellett a szervműködési mutatók is lassan javultak. Extubálása a kezelés 15. napján vált lehetségessé.
Ébresztése után foltot észlelt a látótere középterületén, ezért szemvizsgálat történt.
Szemészeti vizsgálata során („1. nap”) korrigált visusa 1,0 volt a jobb- és 0,8 a bal szemen, utóbbin számottevő olvasási nehézséggel. Goldmann-féle applanációs tonometriával jobb oldalon 15,0 Hgmm-t, balon 16,0 Hgmm-t mértünk. Réslámpával békés, ép elülső szegmentumokat találtunk. Szemfenéki vizsgálatakor kb. ¼ papillaátmérőjű elmosódott határú fehér foltot találtunk a bal parafoveális területen, mellette subretinalis pontszerű vérzéssel, felette apró hipopigmentált folttal; kb. 1 papillányi területen erős pigmentzavar kíséretében. Kékfény autofluoreszcencia (BAF = blue light autofluorescence) a fehéres elváltozásoknak megfelelően két elmosódott szélű, hypo-autofluoreszcens foltot mutatott, az alsó kifelé csökkenő denzitású, a felső, kisebb elváltozást keskeny és enyhe hyper-autofluoreszcens gyűrű övezte. A fehér lézió OCT (Optical Coherence Tomography) képe chorioidea irányából az RPE-n (retinalis pigmentepthelium) keresztülhatoló, neuroszenzoros retinába törő határozatlan szerkezetű anyag bimbódzását mutatta, körülötte, kevés tiszta subretinalis folyadékgyülemmel és a külső retinalis rétegek enyhe vastagodásával. A felső lézió OCT-képe az RPE-réteg vastagodását és a felette fekvő „4-vonalas zóna” elmosódott voltát tárta fel. A felettes neuroszenzoros rétegek kissé elvékonyodtak, de jól elkülöníthetőek voltak. OCT-angiográfia nem mutatott ki érstruktúrákat az elváltozásban (1. ábra A, B, C, D, E, F „1. nap”).

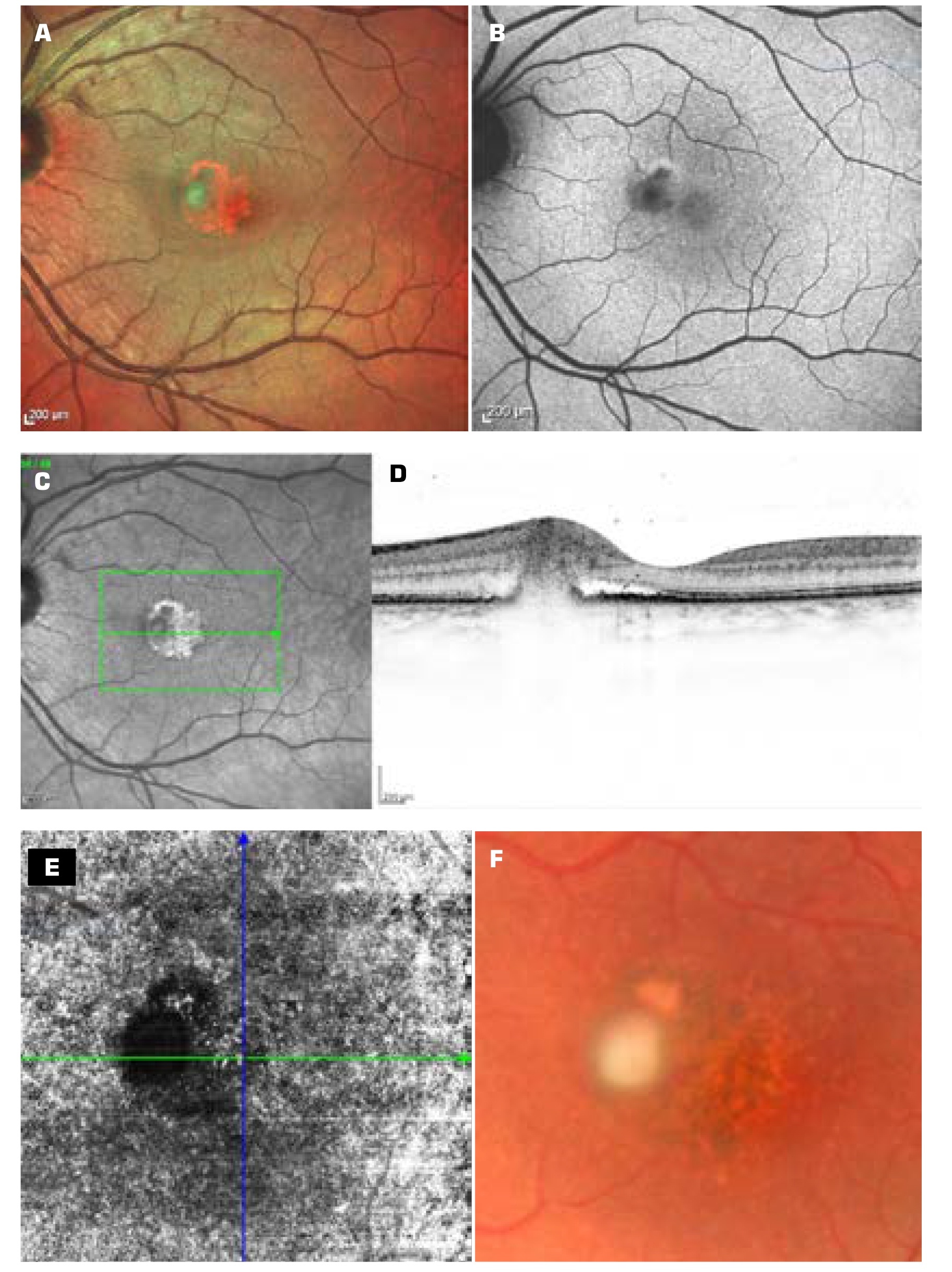
A klinikai kép a vérkultúra negatív volta ellenére Candidainfekcióra utalt. Az OCT-kép alapján feltételezhető volt, hogy az alsó, fehér lézió a penetráló Candida-hyphák áttörése és kísérő helyi gyulladásos elemek nyomán keletkezett, míg a felső, hipopigmentált lézió egy közvetlen, áttörés előtti burjánzás állapota. A beteg intravénás Voriconazol 200 mg/die kezelést kapott 6 hétig.
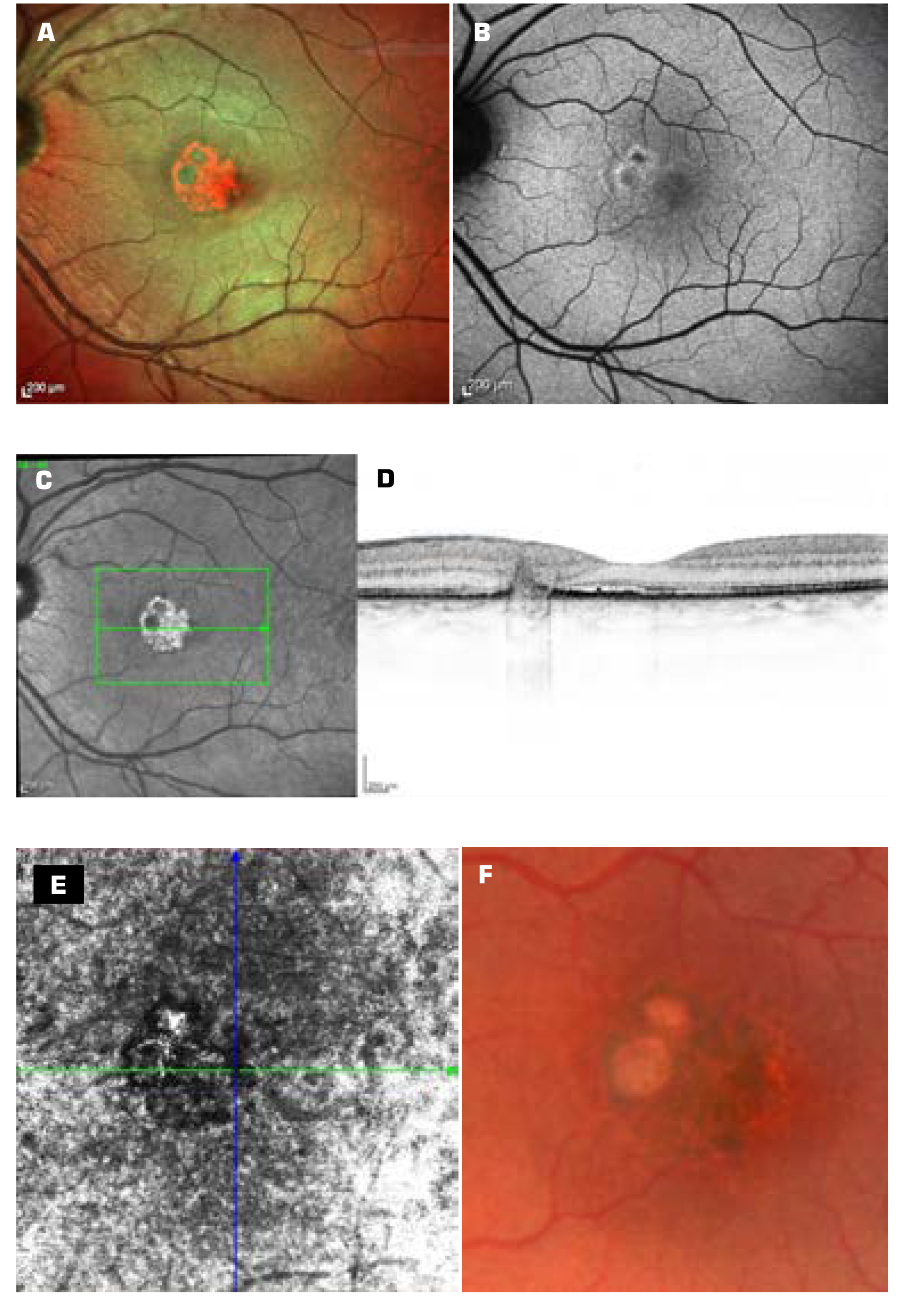
A 6 hetes kezelés alatt az alsó fehér elváltozás látványos, a felső enyhébb regressziós jeleket mutatott; az alsó elváltozás jelentősen, a felső enyhébben fakult. A BAF-képen az alsó hypofluoreszcens folt zsugorodott, a felső nem változott. Az OCT-képen a felső lézió egyenetlenné és denzebbé, határozottabb körvonalúvá vált. Az alsó lézió zsugorodott, kissé határozottabbá vált, a környező duzzadás és a folyadékgyülem csökkent (2. ábra A, B, C, D, E, F „7. nap”).

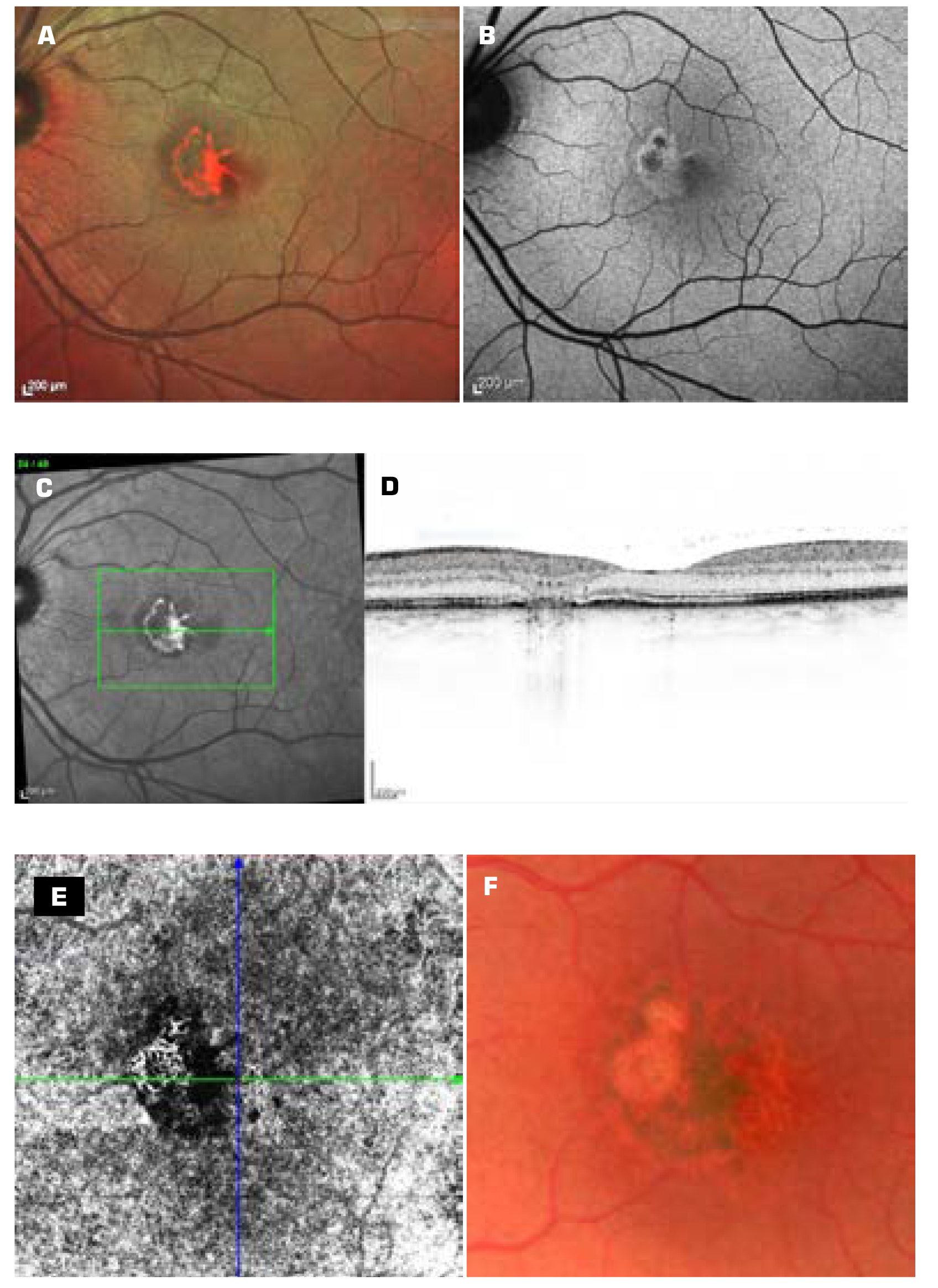
Újabb 2 hét múlva azonos 0,8 visus mellett az alsó lézió enyhe pigmentációval övezett hipopigmentált területté változott; a felső lézió változatlan maradt. BAF-képen mindkét elváltozás hypo-autofluoreszcensen jelent meg, amit a felső lézió változatlan hyper-autofluoreszcens gyűrűje övezett; de az alsó lézió körül is megjelent azonos jellegű, hyper-autofluoreszcens zóna. OCT-képen a felső lézió, mint pontszerű külső-neuroszenzoros atrófia mutatkozott, az alsó lézió a külső neurosensoriumba nyúló tüskeszerű tömött képződménnyé zsugorodott, a neurosensorium duzzadása megszűnt. A subretinalis folyadékréteg vékonyodott, de az RPE még duzzadt maradt. Az OCT-angiográfia szabálytalan chorioideális érhálózatot mutatott ki mindkét lézió területében (3. ábra A, B, C, D, E, F „21. nap”).
A Voriconazol-kúra után a látás szubjektíve kissé javult (0,8+). Az alsó lézió halvány kokárda alakú lett, a felső nem változott. A BAF-képen mindkét alakzat éles határú hyper-autofluoreszcens gyűrűvel övezett hypo-autofluoreszcens pontként jelent meg. OCT-képen a felső lézió pontszerű külső neurosensorium-RPE atrófiaként mutatkozott, az alsó pedig tovább zsugorodott, a felettes fotoreceptor-réteg atrófiájával kísérten. A neurosensorium vastagsága normalizálódott. A subretinalis folyadék résszerűvé zsugorodott, a subfoveális RPE egyenetlenül duzzadt maradt. Az OCT-angiográfia kisebbedett, szabálytalan érhálózatokat mutatott, ami a léziók hegesedére utalt (4. ábra A, B, C, D, E, F „7. hét”).

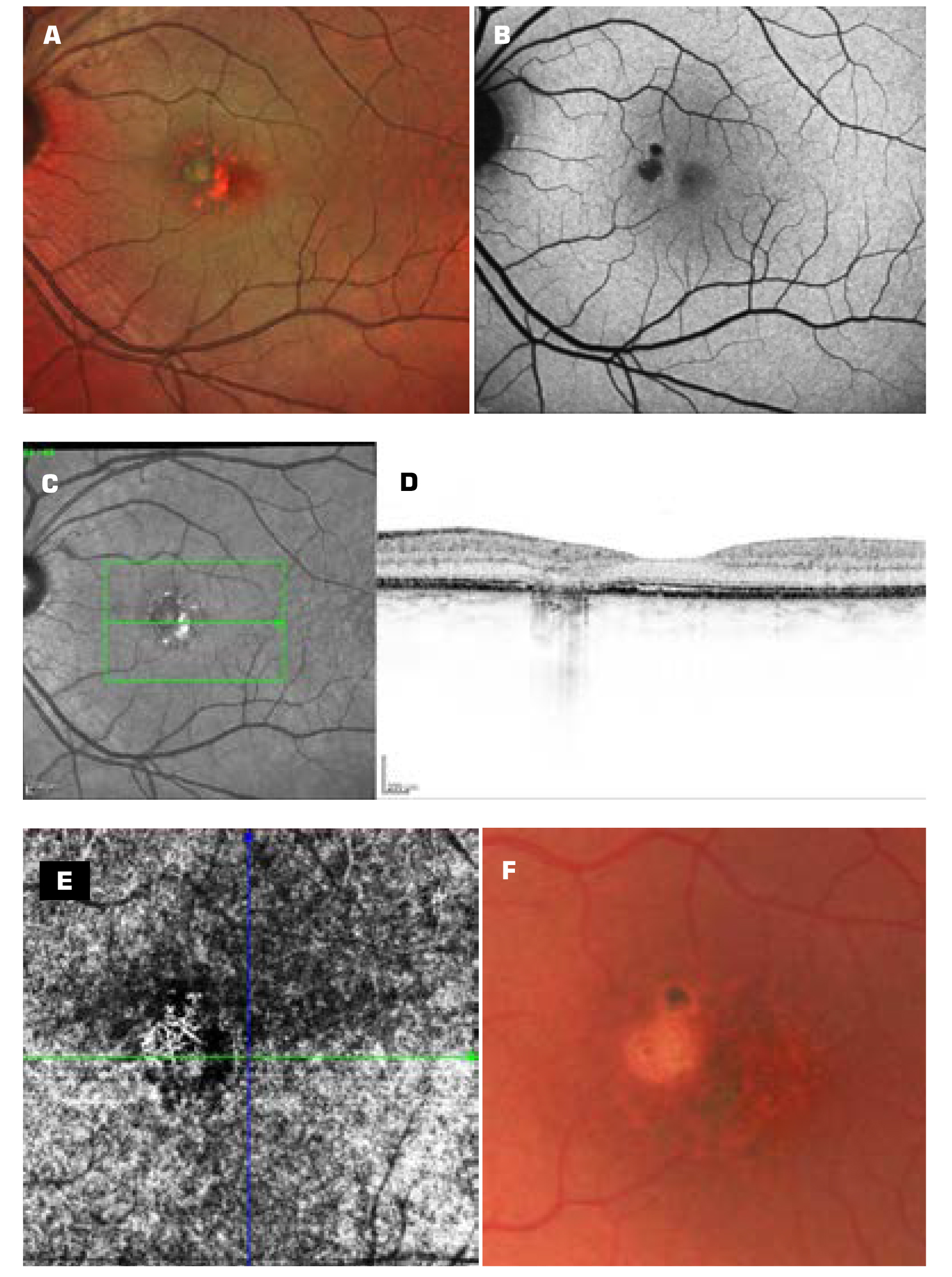
Két hónappal később a bal szem látásélessége még 0,8+ volt apró paracentrális scotoma megélésével. A centrális makulában egyenetlen, zsugorodó pigmentálódás látszott, RPE- és neuroszenzoros atrófiával a korábbi aktív területeken. A BAF-kép nem változott. Az OCT-megjelenés nem utalt aktivitásra; exsudatív, illetve folyadéktér, vastagodás nem látszott; helyükön atrófia alakult ki. OCT-angiográfia hegesedésre utaló rajzolatot adott (5. ábra A, B, C, D, E, F „3,5 hó”).
A 7. hónapra a látásélesség 0,8+ volt, a kis paracentrális scotoma mellett. A makuláris, egyenetlen pigmentáció kissé tovább zsugorodott; OCT-vel inaktivitás, RPE- és külső neuroszenzoros atrófia mellett. A BAF-kép változatlan volt. OCT-angiográfia hegszövetre jellemző csipkeszerű rajzolatot mutatott.
A 2 éves követési vizitnél a látás 1,0 lett, szubjektíve kis látási zavarral a középpont környékén. Szemfenéki képén, a centrális makulaterületen az egyenetlen pigmentálódás kiterjedése nem változott, de mintázata kissé átrendeződött, sűrűbb pigmentálódás jelent meg és a chorioretinális atrófia látványosabbá vált. A BAF-képen a hypo-autofluoreszcens foltok változatlanok maradtak, de az őket körülölelő, enyhe hyper-autofluoreszcencia eltűnt. OCT-vel a külső, sorvadt neuroszenzoros réteg és a choriocapillaris hegesedés szorosabban összetapadt, a sejtes elemek tömege jelentősen csökkent; a környező juxtalézionális pigmenthám kissé durvább szemcsézettségűvé vált. A lézió egésze a korábbi határokon belül maradt. OCT-angiográfiával a hegszövet- és a maradvány precapillaris chorioidea erei tisztábban rajzolódtak ki (6. ábra A, B, C, D, E, F „2 év”).
Megbeszélés
A Candidafertőzések a szemben nem gyakoriak, főként az elülső szegment vonatkozásában közismertek. A szaruhártya fertőződései között gyakori kórok valamely Candidaspecies; kontaktlencse-viselők esetében a nem megfelelő higiéniás körülmények következtében fordulhat leginkább elő (1, 2). A cornealis és szürkehályog-műtétek nyomán – szerencsére ritkán és elsősorban legyengült szervezetű betegeknél – fordulhatnak elő endophthalmitises komplikációk, amelyek súlyos műtéti kihívást jelentenek (3).
Az Egyesült Államokban, 2002-ben, a kórházi, véráram útján kialakult fertőzések között az ocularis candidiasis mintegy 12%-ot képviselt és a becsült incidencia 10 000 felvételből 4,6 eset volt (4). Amikor a hematogén szórással szembe jutó gombaelemek, a choriocapillaris rétegben megakadnak, proliferációjuk indulhat a retina irányába, chorioretinitist és továbbjutva vitritist okozva. A kezeletlen esetek retinalis nekrózishoz és az üvegtest extrém zsugorodása révén trakciós retinaleváláshoz, következményes szemgolyó-atrófiához, látásvesztéshez vezetnek.
Candidaemia általában súlyos általános állapotú betegekben alakul ki, de nem szükségszerűen keletkezik szemérintettség. A leggyakoribb rizikófaktor a Candida véráram útján történő szóródására centrális véna katéter jelenléte, széles spektrumú antibiotikumok adása mellett, sebészeti beavatkozások esetén (5). Második leggyakoribb ok, a renalis inszufficiencia, immunszupresszió és hemodialízis, illetve Candida-kolonizáció a szervezetben egyéb helyeken. Egy retrospektív tanulmányban (6) 93, kritikusan súlyos állapotú beteg elemzése során az ocularis candidiasis rizikófaktorát 57%-ban mutatták ki, ám a betegek 41%-a meghalt még szemvizsgálat előtt és szemészetileg csak az összes beteg 38%-a lett megvizsgálva; 7 páciens pedig elhunyt a szemvizsgálatot követően, mielőtt candidiasis elleni kezelést kezdtek volna. Ocularis érintettség jelei csak egy betegnél jelentek meg. Két páciens hematokultúrából történő candidiasis igazolása (7) hazabocsájtást követően történt meg. A pozitív esetek hematokultúrából történő igazolása átlagosan 8 (5-14) napot vett igénybe.
Másik, dán kórházban végzett prospektív tanulmány során 203 Candidaemia esetet regisztráltak; de ebből csak 86 betegnél történt legalább egyszer szemészeti vizsgálat. Kilenc retinitises és egy endophthalmitis esetet találtak; ezen tízből 8 kétoldali, monocularis 2 eset volt. Műtétre egyikük sem került, átlagosan 19 nap antifungális gyógykezelésben részesültek. A szemészeti szövődmény rossz túlélési prognosztikai jel; a túlélés átlagosan 77 nap volt, szemben az ocularis candidiasis nélküli esetek 480 napjával. A kétoldali esetek gyakoribb volta arra utal, hogy egyéni hajlam is szerepet játszhat az ocularis candidiasis kialakulásában. A szerzők az előfordulás gyakoriságát alábecsültnek feltételezik, tekintettel a szemvizsgálatok körülményeire és a betegek gyors elhalálozására.
Egy japán tanulmányban a különböző Candida-speciesek ocularis patogenicitását vizsgálták (8). A Candidaemiás betegektől vett vérmintát kultúrában dúsították, majd egérfarok vénába adott, tisztított gombakoncentrátummal értek el Candida-disszeminálódást.
Három Candida-féle került izolálásra: C. albicans, C. parapsilosis and C. glabrata. Csak a C. albicans hatolt be az egérretinába fonalak formájában és egy esetben az üvegtestbe is; a fonalak körül gyulladásos sejtek jelentek meg. A fertőzésre adott reakció, a gyulladásos citokin- és kemokinkoncentráció a neutrofil- és gyulladásos monocitaszám lényegesen magasabb volt albicans injekció után, mint a nem-albicans gombáknál. A másik két Candida-species esetén nem volt a szemben fungális inváziós jel. A megfigyelések arra utaltak, hogy csak a C. albicans véráramfertőzés okoz szignifikánsan ocularis candidiasist, függetlenül a háttérbetegségektől.
A chorioideából a retinába penetráló ocularis candidiasis forma súlyos klinikai képet hozhat létre, ami a gyulladásos folyamat retinalis és üvegtesti kiterjedésével teljes látásvesztést okozhat. Esetünkben a legyengült immunállapot és a hosszas mesterséges lélegeztetés is szerepet játszhatott a fertőzés kialakulásában. A látás centrális területének közelsége miatt esetünkben viszonylag korán jelentkezett látási panasz; és szemészeti vizsgálat is relatív korán történt. A két apró lézió a fovea közelében érintette a pigmenthámot, és egyikük éppen áttört a neurosensoriumba. Mivel a gyógykezelés megfelelőnek bizonyult, a fertőzés gyorsan demarkálódott és a gomba elhalt. Ennek ellenére mindkét lézió nyomán kis heges atrófia keletkezett; a mélyebbre penetráló elváltozás a neurosensorium külső rétegeiben kiterjedtebb kiesést okozott. A gyulladásos terület környezetében erős pigmentzavar keletkezett; az RPE-érintettség jeleként, ami a fertőzés szűntét követően is fennmaradt. Az OCT-angiográfia kimutatta, hogy a gyógyulást angiogenezis és atrófiás hegesedés kísérte.
Esetünk arra hívja fel a figyelmet, hogy a COVID-19-betegek mesterséges lélegeztetése és a citokinvihar hajlamosíthat opportunista patogének szemgolyóba jutására. Érdemes megfontolni a COVID-19-fertőzés után lábadozó betegek szemészeti szűrését; illetve, hogy a Candidaemiás háttérrel kezelt betegek szemészetileg is legyenek kivizsgálva, esetleges szövődményük időben történő felfedezésére.
Köszönetnyilvánítás
A FMK intenzívterápiás egység dolgozóinak, önfeláldozó munkájukért, amivel megmentették az ismertetett beteg életét és látását.
Nyilatkozat
A szerzők kijelentik, hogy az esetismertetés megírásával kapcsolatban nem áll fenn velük szemben pénzügyi vagy egyéb lényeges összeütközés, összeférhetetlenségi ok, amely befolyásolhatja a közleményben bemutatott eredményeket, az abból levont következtetéseket vagy azok értelmezését.
Irodalom
1. Tóth J., Megyesi M.: Keratomycosis: klinikopathologiai esetbemutatás. Szemészet 1995; 132: 57-59.
2. Kerényi Á, Bársony V, Dálnoki N, Pék Gy, Tóth J, Megyesi M, Süveges I. Candida Albicans okozta posztoperatív endophthalmitis két gyógyult esete. Szemészet 2005; 142: 209–212.
3. Füst Á, Imre L, Simon Gy. A szaruhártya gombás eredetű gyulladása. Szemészet 2015; 152: 159–171.
4. Wisplinghoff H, Bischoff T, Tallent SM, et al. Nosocomial bloodstream infections in US hospitals: analysis of 24 179 cases from a prospective nationwide surveillance study. Clinical Infectious Diseases 2004; 39(3): 309–317. Epub 2004 Jul 15.PMID: 15306996
https://doi.org/10.1086/421946
5. Győry J, Somfai G. Candida chorio-retino-vitritis esete. Magyar Szemorvostársaság Retina szekció ülése Győr, Hungary; 2019. nov. 22. (abstract)
6. Gluck S, Headdon WG, Tang D, et al. The incidence of ocular candidiasis and evaluation of routine ophthalmic examination in critically ill patients with candidaemia. Anaesth Intensive Care 2015; 43(6): 693–697.
PMID: 26603792
https://doi.org/10.1177/0310057X1504300605
7. Karmisholt MK, Hjort U, Knudsen LL, et al. Candidaemia and risk of intraocular infection: a Danish hospital-based cohort study. Scandinavian Journal of Infectious Diseases 2008; 40(3): 241–246. PMID:17852897
https://doi.org/10.1080/00365540701642120
8. Abe M, Kinjo Y, Ueno K, et al. Differences in ocular Complications between Candida albicans and non-albicans Candida infection analysed by epidemiology and a mouse ocular candidiasis model. Front Microbiol 2018 Oct 17; 9: 2477. PMID: 30386320. PMCID: PMC6199462
https://doi.org/10.3389/fmicb.2018.02477
