Retinal manifestation of Waldenström’s macroglobulinemia – a case report
doi: 10.55342/szemhungarica.2025.162.3.137
Case report
Summary
Introduction: We present a case of fundus abnormalities associated with Waldenström macroglobulinemia, a rare, malignant haematological disease discovered in the background of visual impairment caused by bilateral retinal vein occlusion.
Case report: A 63-year-old male patient with no prior ophthalmologic history presented to our institution with a sudden, bilateral, rapidly progressing vision loss that had started ten days earlier. The examination revealed visual acuity of finger counting in both eyes. Anterior segments appeared intact and unremarkable. Fundus examination showed blurred and oedematous optic disc margins, dilated and tortuous veins, and oedematous macula, as well as haemorrhages around the optic disc and throughout the fundus. Optical coherence tomography imaging demonstrated cystoid macular oedema and significant serous macular detachment in both eyes, along with thickening of the peripapillary nerve fibre layer. Systemic evaluation revealed pancytopenia, an increased erythrocyte sedimentation rate, and significantly elevated total protein and serum IgM levels. These findings raised suspicion of hyperviscosity syndrome. Bone marrow biopsy confirmed the diagnosis of Waldenström macroglobulinemia. As a result of systemic treatment, the patient's vision improved in both eyes, the retinal haemorrhages resolved, and the macular oedema decreased.
Conclusion: Early diagnosis of the disease and initiation of systemic treatment may reduce the extent of serous macular detachment, thus preventing the development of permanent visual impairment. Simultaneous bilateral retinal venous circulation disorders may alert the patient to a serious medical condition.
Összefoglaló
Célkitűzés: Kétoldali retinalis vénás keringészavar okozta látásromlás hátterében felfedezett ritka, rosszindulatú hematológiai megbetegedéshez, a Waldenström-makroglobulinémiához társuló szemfenéki eltérések ismertetése egy esetbemutatáson keresztül.
Esetismertetés: A 63 éves, negatív szemészeti anamnézisű férfi beteg tíz napja észlelt kétoldali rohamos látásromlás miatt jelentkezett intézményünkben. Vizsgálata során mindkét oldalon ujjolvasásra romlott látóélességet, szemfenéken elmosódott szélű, ödémás papillát, kanyargós lefutású, tág vénákat, ödémás makulát, valamint a papilla körül és fundusszerte tócsás vérzéseket észleltünk. Az optikai koherencia tomográfiás felvételen mindkét oldalon cisztoid makulaödéma, és magas szerózus makulaleválás ábrázolódott, a papilla körüli idegrostréteg megvastagodott. Belgyógyászati kivizsgálása során pancitopéniát, gyorsult vörösvértest-süllyedést, emellett kifejezetten magas összfehérjeszámot, és IgM-szintet találtak. Hiperviszkozitás-szindróma gyanúja merült fel. A csontvelőbiopszia Waldenström-makroglobulinémia betegséget igazolt. Belgyógyászati osztályon alkalmazott kezelés hatására a beteg vízusa mindkét szemén javult, a szemfenéki vérzések felszívódtak, a makulaödéma mértéke csökkent.
Következtetés: Esetünknél a kétoldali látásromlás volt az első tünet, amely miatt a beteg orvoshoz fordult. A kétoldali szimultán szemfenéki vénás keringési zavar súlyos belgyógyászati kórképre hívhatja fel a figyelmet. Az időben elkezdett szisztémás kezelés hatására a szerózus makulaleválás mértéke csökkent, a beteg szemészeti panaszai mérséklődtek, állapota javult.
Keywords
Waldenström macroglobulinemia, retinal vein occlusion, hyperviscosity, serous macular detachment
Kulcsszavak
Waldenström-makroglobulinémia, retinalis vénás keringészavar, hiperviszkozitás, szerózus makulaleválás
Bevezetés
A Waldenström-makroglobulinémia (WM) az indolens non-Hodgkin-lymphomák csoportjába tartozó limfoplazmocitás lymphoma. A betegség hátterében az IgM típusú immunglobulint szekretáló malignus B-sejtek felszaporodása áll a csontvelőben, illetve az extramedulláris szervekben (10). Az általuk szekretált nagyméretű IgM-paraproteinek egymással aggregálódva megnövelik a vér viszkozitását, kialakítva a hiperviszkozitás-szindrómát. A fokozott viszkozitás eredményeként a vér normál áramlása akadályozott az egész szervezetben. Az emelkedett intravaszkuláris nyomás következtében az erek károsodnak, amely vérzéshez vezethet. Ez különösen gyakori a test finom erekkel rendelkező területein, mint például az orr- és szájnyálkahártya, valamint a retina. Hasonlóan a vénás elzáródáshoz a betegség szemfenéki tünetei közé tartozik a retinalis vénák tágulata, az erek kanyargóssága, tortuozitása, a vénák okklúziója, tócsás vérzések, kapilláris mikroaneurizmák, valamint a papillaödéma (16).
A következőkben egy olyan esetet mutatunk be, amely során a betegnél jelentkező látászavar és kétoldali szimultán retinalis vénás keringészavar képe volt az első jele a WM-betegségnek.
Esetismertetés
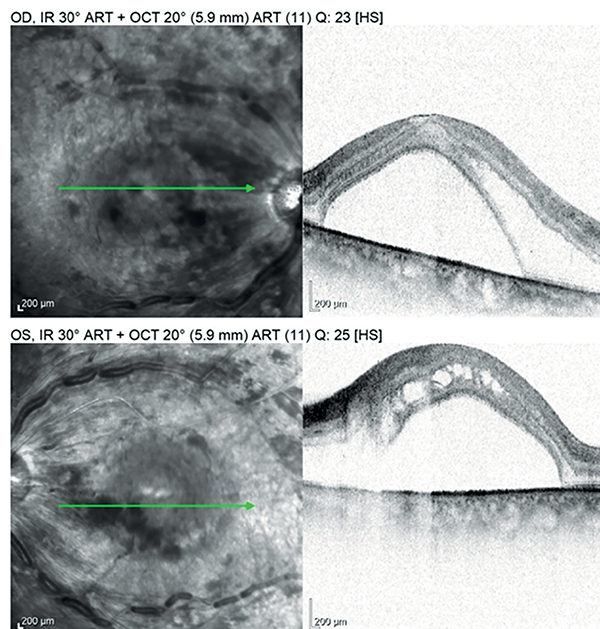
2023. év végén egy 63 éves férfi beteg jelentkezett ügyeleti ellátásra ambulanciánkon 10 napja tartó, mindkét szemét érintő homályos látás miatt. Szemészeti anamnézise negatív volt. Általános anamnéziséből feltárható volt a 2 hónapja tartó fulladásérzés, 2-es típusú cukorbetegség, colitis ulcerosa, valamint magasvérnyomás-betegség. Legjobb korrigált látóélessége a jobb szemen 2 méterről, a bal szemen 1 méterről ujjolvasás volt. Réslámpás vizsgálata során mindkét szemen ép, békés elülső szegmentet találtunk. Pupillatágításos vizsgálata során a lencse, illetve az üvegtest tisztának mutatkozott. A funduson mindkét oldalt vénás keringési zavarnak megfelelő képet észleltünk: elmosódott szélű papilla, körben csíkolt vérzésekkel, a vénák teltebbek, kanyargós lefutásúak voltak (1. ábra).

Mindkét makulatájon ödémát találtunk, a periférián körben számos tócsás vérzéssel. Optikai koherencia tomográfia (OCT) felvételeken mindkét oldalon szerózus makulaleválást, és intraretinalis cisztoid ödémát figyeltünk meg (2. ábra). A retinalis idegrostréteg mindkét oldalon megvastagodott.
A kétoldali vénás keringési zavar miatt a betegtől vérmintát vettünk laboratóriumi vizsgálat céljából. Laboreredményeiből kiemelendő a kifejezetten magas összfehérjeszám, a gyorsult vörösvértest-süllyedés, makrociter anémia, az emelkedett gyulladásos és alvadási paraméterek, valamint a magas vércukor- és húgysavszint (1. táblázat).

A beteget sürgős belgyógyászati kivizsgálásra irányítottuk, ahol általános laborértékeiben a fentebb részletezett eltéréseken kívül jelentősen emelkedett b2-mikroglobulin- és IgM-szint, valamint anti-HBV-pozitivitás igazolódott. További vizsgálataiban szérumfehérje elektroforézis során b2-motilitás volt látható M-komponens gyanúval. Koponyaröntgen-felvételen myeloma multiplexre utaló gócok nem ábrázolódtak. A Semmelweis Egyetem I. sz. Patológiai Intézetében csontvelő-biopszia vizsgálata során erős hipercellularitást észleltek plazmocitoid differenciációt mutató kis, érett lymphocytákból álló beszűrődéssel, 90%-os csontvelő-érintettséggel. Ezen vizsgálat eredményeként plazmocitoid differenciációt mutató CD5 negatív/CD10 negatív low-grade B-sejtes lymphoma, morfológiai alapon lymphoplasmocytás lymphoma/Waldenström-makroglobulinémia diagnózisa volt valószínűsíthető, MYD88 genetikai mutáció mellett.
A belgyógyászati osztályról a beteg további kivizsgálás és kezelés céljából a Semmelweis Egyetem Belgyógyászati és Hematológiai Klinikára került. A betegségre specifikus szisztémás kezelés megkezdődött plazmaferezis, és bendamustin, valamint az átvészelt HBV-infekció miatt halasztott rituximab alkalmazásával. Szemészeti státuszát belgyógyászati osztályos kezelése alatt a Semmelweis Egyetem Szemészeti Klinikán követték. 2024. január 11-én történt vizsgálatakor jobb szem legjobb korrigált látóélessége 0,6, bal szemen 0,3 volt. Pupillatágítást követő szemfenéki vizsgálata során mindkét oldali makulában kifejezett ödémát, szerózus makulaleválást írtak le, a periférián körben tócsás vérzéseket figyeltek meg. Az ultrahang B-scan a hátsó póluson körülírt szerózus makulaleválást mutatott. A szisztémás kezelésen túl szemészeti terápiában nem részesült, további szoros megfigyelést javasoltak.
Ezt követően szemészeti státuszában két hónapon keresztül számottevő változást nem tapasztaltak.
Márciusi és áprilisi szemészeti konzíliumakor változatlan vízus mellett szemészeti állapotában javulást észleltek: a szemfenéken a vérzések száma és kiterjedése csökkent. Makula OCT-felvételeken a szerózus makulaleválás, és cisztoid ödéma a korábbihoz képest csökkenő tendenciát mutatott.
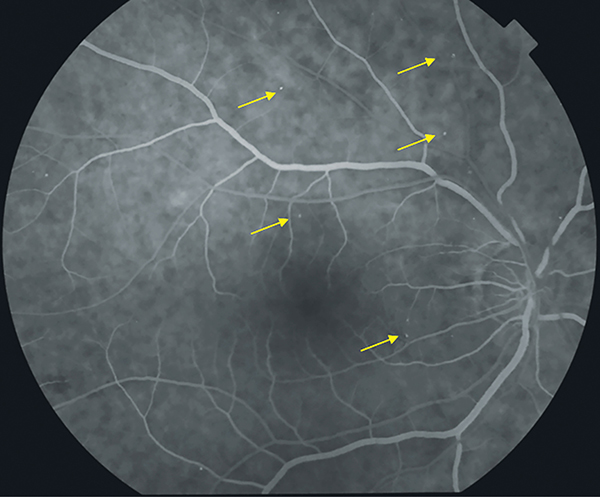
2024 májusában, ambulanciánkon történt vizsgálata során látóélességében érdemi változást nem találtunk. A funduson a periférián levő vérzések nagyrészt felszívódtak (3. ábra). Makula OCT-felvételen az intraretinalis ödéma, és a leválás mértéke a félévvel korábbi vizsgálatokhoz képest csökkent (4. ábra). Fluoreszcein-angiográfiás (FLAG) vizsgálatakor számos mikroaneurizma látszott, de festékszivárgás nem mutatkozott (5. ábra). Az OCT angiográfiás (OCTA) vizsgálat során nem találtunk rendellenességet sem a retinalis, sem a chorioidealis érhálózatban.
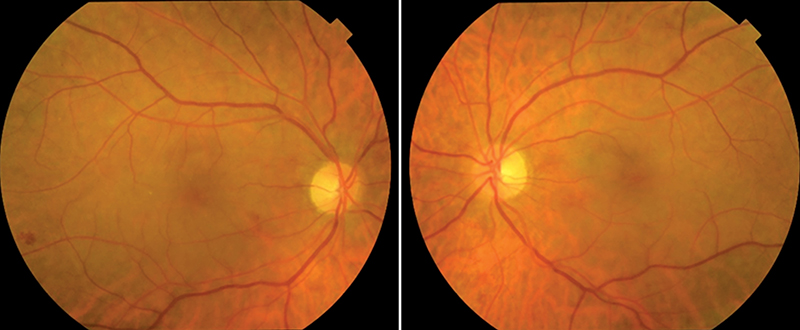
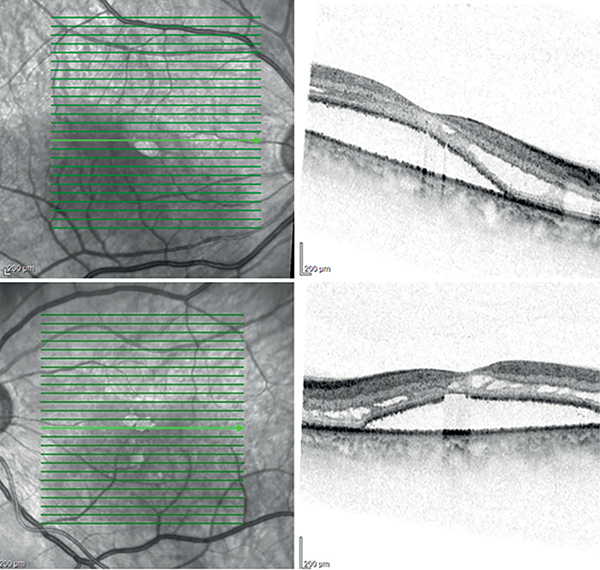
A beteg vérképe javulást mutatott. Júniustól felfüggesztették a korábbi szisztémás kezelését szájüregi aphtosus elváltozások miatt, majd szeptembertől a terápiát ibrutinibre módosították. Az első tünetek megjelenését követően egy évvel későbbi szemészeti vizsgálatakor mindkét szemén legjobb korrigált látásélessége 0,6 volt, a közeli látásélessége is javult.
Funduson a periférián már csak elszórtan 1-1 pontszerű vérzés látszott. OCT-felvételen továbbra is észlelhető volt a szerózus makulaleválás, mértéke azonban jelentősen csökkent.
Megbeszélés
A WM a leggyakoribb gammopátiák közé tartozik (14). Gammopátia során a gamma-globulinok (immunglobulinok) szintje változik meg kórosan a vérben. Mindez lehet monoklonális, vagy poliklonális eredetű. A monoklonális fehérjeszaporulattal járó betegségek olyan kórképek, amelyekben egyetlen B-sejt-klónból származó monoklonális immunglobulin (M-protein, paraprotein) termelődik túl. Ezek a betegségek jellemzően plazmasejtes vagy B-sejtes proliferatív rendellenességek (7). A WM egy lymphoplasmocytás lymphoma, amelyet IgM monoklonális gammopátia kísér (15). Kialakulásában szerepet játszik az MYD88 és a CXCR4 gén mutációja, amely következtében a lymphoplasmocyták túltermelődnek (13).
Elsősorban idősebb férfiakat érint. A malignus hematológiai betegségek körülbelül 2%-át teszi ki (1). A betegség hazánkban való előfordulásáról pontos információk nem állnak rendelkezésre, azonban az európai adatok szerint az éves incidencia férfiaknál 7,3:1 millió, nőknél 4,2:1 millió fő (10).
Kezdetben a pácienseknek bizonytalan tüneteik vannak; fáradékonyság, gyengeség, testsúlycsökkenés és homályos látás. A későbbiekben, ahogy a klonális plazmasejt-szaporulat mértéke növekszik úgy jelentkeznek egyre nagyobb mértékben a szisztémás és a vérképzőszervi tünetek (2).
A betegségre jellemző a hiperviszkozitás-szindróma (8), amely az esetek 15%-ában fordul elő a diagnózis idején, és az IgM-pentamerek növekvő koncentrációjával áll összefüggésben, ami vörösvértest-aggregációt okoz (1). A hiperviszkozitás általános tünetei az anémia, fáradékonyság, testsúlycsökkenés, vaszkuláris tünetei a bőr- és nyálkahártyavérzések, neurológiai tünetei pedig a fejfájás, a szédülés, a hallás-, látás- és tudatzavar (8). A hiperviszkozitás-szindróma retinalis manifesztációját sok esetben diszproteinémiás fundusnak is nevezik (4). Hiperviszkozitásos retinopátia esetén a makroglobulinok felhalmozódása miatti szérumviszkozitás-növekedés csökkenti a véráramlás sebességét, amely a retinalis vénák pangásához vezet, növeli az intravaszkuláris nyomást, és vénás obstrukcióhoz hasonló képet eredményez (11). Mindez a retinalis vénák tágulatában és kanyargósságában nyilvánul meg. A perimakuláris régióban a véráramlás szegmentálódik. A betegség részeként kialakulhat papillaödéma, valamint makulaödéma és szerózus makulaleválás (2). A hiperviszkozitás ritka, ellenben legsúlyosabb szemészeti megnyilvánulása a szimultán bilaterális centrális retinalis vénás okklúzióval megegyező kép (CRVO) (12), amely WM-ben szenvedő betegek 15-30%-ánál fordul elő (5).
Paraproteinémiával járó betegségek esetén, így WM-ben is előfordulhat monoklonális proteinasszociált makulopátia a makula magas szerózus leválásával. Egyes megfigyelések szerint a szerózus leválás oka az IgM retinalis erekből való kiszivárgása és a subretinalis térben történő felhalmozódása miatt kialakuló ozmotikus grádiens, amely folyadékáramlást eredményez (9). Más elméletek a choriokapillárisban lerakódó immunkomplexeket okolják, amelyek a retinalis pigmenthám pumpafunkcióját károsítják, ami subretinalis szerózus folyadékfelhalmozódást okoz (16).
A betegség diagnózisának két alapkritériuma az IgM monoklonális fehérje nagyszámú jelenléte a szérumban, és a csontvelő biopsziával igazolt lymphoplasmocytás infiltráció. A paraproteinémia szérumból, vagy 24 órás gyűjtött vizeletből végzett fehérje elektroforézissel és immunfixációval igazolható. Szérumfehérje-elektroforézis a vérben megnövekedett globulinkoncentrációt mutat (M-spike) (10).
A retinalis manifesztáció észlelésében és követésében fontos szerepe van az OCT-nek, az indocianin-zöld-angiográfiának (ICGA) és különösen a FLAG-nak. OCT-vizsgálattal láthatjuk a kétoldali intraretinalis makulaödémát, valamint a szerózus makulaleválást (1). OCT-felvételen, 60 g/l feletti teljes IgM-koncentráció esetén, az erek a normálisnál alacsonyabb lumináris reflektivitást mutatnak, ezáltal az elülső és a hátsó érfal reflexiója kifejezettebben jelenik meg, az érfalak élesebb kontúrokat adnak (17). ICGA-vizsgálat során nem látható hiperpermeabilitás, amely arra utal, hogy a subretinalis folyadék nem a chorioidealis erekből származik. A FLAG-felvételeken a retinalis erekből festékszivárgás nem észlelhető (4), azonban mikroaneurizmák, tágult, kanyargós kapillárisok, és késleltetett vénás telődés megfigyelhetők (8). OCTA-val vizsgálva nem látható rendellenesség sem a retinalis, sem a chorioidealis érhálózatban (4).
A monoklonális gammopátiák a retinalis elváltozásokon kívül okozhatnak más szemészeti elváltozásokat is. Az immunglobulin-depozitumok lerakódhatnak a szaruhártya bármely rétegében, ezáltal keratopátiát okozhatnak. WM-ben gyakoribb a katarakta és a nyitott zugú glaukóma (14).
Differenciáldiagnózisban számos más szemészeti betegség felmerülhet. Szerózus retinaleválás előfordulhat diabéteszes retinopátiában, exudatív időskori makuladegenerációban, centrális szerózus chorioretinopátiában és retinalis vénás trombóziskor, azonban WM asszociált retinopátiában nincsen festékszivárgás sem FLAG, sem ICGA esetén.
A betegséget el kell különíteni egyéb hiperviszkozitást okozó kórképektől, amelyek hasonló retinalis elváltozásokat okozhatnak, ilyen például a myeloma multiplex, a disszeminált intravaszkuláris koaguláció, a trombotikus trombocitopéniás purpura, valamint a HELLP-szindróma (Haemolysis, Elevated Liver enzymes, Low Platelet count), amely utóbbi esetén hemolízis, emelkedett májenzimek, és alacsony thrombocytaszám észlelhető (16).
A kórképre nincs specifikus gyógymód. A jelenleg használatos szisztémás kezelések a kemoterápia és a plazmaferezis. A plazmaferezis elsődleges célja az IgM-szint gyors csökkentése és a hiperviszkozitás megszüntetése, azonban ez csak átmeneti megoldást jelent addig, amíg a kemoterápia kifejti hatását. A betegek terápiás válasza ezekre a kezelési módokra nagyon változó (3).
Az elsővonalbeli szisztémás kezelések a rituximab-alapú kombinációk. A rituximab monoterápia csak azoknak javasolható, akik általános állapotuk miatt kombinációs kezelésre alkalmatlanok, vagy kevés tünettel rendelkező „low-risk” betegek. A rituximab-alapú kombinációk hatékonyabbnak bizonyultak nagy tumortömeg, hiperviszkozitás-szindróma, és súlyos citopéniák esetén, emellett kevesebb mellékhatással járnak. Kombinációs terápia a betegünknél is alkalmazott bendamustin + rituximab (BR protokoll), továbbá a rituximab + ciklofoszfamid + dexametazon (R-CD), a rituximab + bortezomib + dexametazon (R-VD), és a rituximab + ciklofoszfamid + doxorubicin + vinkrisztin + prednizolon (R-CHOP). Elsővonalbeli kezelésként ajánlott még az ibrutinib a rituximab kombinációra nem jól reagáló WM során, valamint idősebb, komorbiditásokkal rendelkező betegek számára. Előnye, hogy szájon át adagolható, és kevésbé csontvelőkárosító, mint a fent részletezett szerek. Az első kemoterápiás kezelés alkalmával előfordulhat az úgynevezett „IgM flair” jelenség, amely során a tumorsejtekben preformált immunglobulinok felszabadulnak, hirtelen megnövelve a szérumviszkozitást. Ennek megelőzésére, 40 g/l feletti IgM-szint esetén, a kemoterápia elindítása előtt preventív célú plazmaferezis elvégzése szükséges (13).
A hiperviszkozitásos retinopátia leghatásosabb kezelési módja a fent részletezett szisztémás kemoterápia és a plazmaferezis, amelyek önmagukban javíthatják, vagy akár meg is szüntethetik a szerózus makulaleválást. Azon betegek esetén, akiknél a szisztémás kezelés nem hoz számottevő javulást, alkalmazható kiegészítő kezelésként intravitrealisan adott anti-VEGF injekció. A betegek terápiás válasza az anti-VEGF injekciókra változó. Az injekciók hatására jellemzően az intraretinalis folyadék igen, a subretinalis folyadék azonban nem csökkenthető szignifikánsan (5).
Következtetés
A WM korai diagnózisának felállítása és a megfelelő szisztémás kezelés elindítása javítja a betegek túlélését, és megelőzheti a tartós látásromlást (11). CRVO esetén, különösen akkor, amikor mindkét szemen egyszerre jelentkezik, javasolt a szérumfehérje elektroforézis elvégzése a paraproteinémia kizárása céljából (5). Kétoldali retinalis vénás keringészavar szimultán megjelenése ritka, belgyógyászati háttérbetegségre hívhatja fel a figyelmet. Differenciáldiagnosztikai szempontjából lényeges más hiperviszkozitás-szindrómát okozó kórképek, mint például a myeloma multiplex, a disszeminált intravaszkuláris koaguláció, a HELLP-szindróma, és a trombotikus trombocitopéniás purpura kizárása (16).
WM-ben szemészeti érintettség a vénás keringési zavaron kívül lehet keratopátia, katarakta és zöldhályog. A diagnózis felállításakor javasolt szemészeti vizsgálat, valamint a betegség során rendszeres kontrollvizsgálat az esetleges szövődmények kizárása céljából (2). A szisztémás kezelés a szemészeti tüneteket is csökkentheti (11). Az anti-VEGF-kezelésre adott válasz változó (5).
A páciensek ellátásában a hematológusok és a szemészek együttműködése nélkülözhetetlen. Esetünknél a korai diagnózis és kezelés hatására a beteg vízusa és szemfenék státusza javult. A beteg azóta sem részesült szemészeti kezelésben, állapota stabilizálódott.
Nyilatkozat
A szerzők kijelentik, hogy esetismertetésük megírásával kapcsolatban nem áll fenn velük szemben pénzügyi vagy egyéb lényeges összeütközés, összeférhetetlenségi ok, amely befolyásolhatja a közleményben bemutatott eredményeket, az abból levont következtetéseket vagy azok értelmezését.
Köszönetnyilvánítás
Köszönettel tartozunk Dr. Farkas Péter egyetemi adjunktus úrnak (Semmelweis Egyetem Belgyógyászati és Hematológiai Klinika), valamint Dr. Takács Ágnes adjunktus és Dr. Ecsedy Mónika docens nőknek (Semmelweis Egyetem Szemészeti Klinika) a beteg gondozásában nyújtott munkájukért.
Irodalom
1. Chanana B, et al. Case report: Bilateral simultaneous central retinal vein occlusion in Waldenström’s macroglobulinemia. Am J Ophthalmol 2017; 2017: 1–5.
https://doi.org/10.1155/2017/1236543
2. Dammacco R, et al. The Spectrum of Ocular Manifestations in Patients with Waldenström’s Macroglobulinemia. Am J Hematol 2016; 91(6): 593–600.
https://doi.org/10.1002/ajh.24439
3. Dimopoulos MA, et al. Treatment recommendations for patients with Waldenström macroglobulinemia (WM) and related disorders:IWWM-7 consensus. Hematology 2018; 23(4): 281–296.
https://doi.org/10.1002/ajh.24573
4. Ho AC, et al. Unusual Immunogammopathy Maculopathy. Am J Ophthalmol 2019; 180: 71–77.
https://doi.org/10.1016/j.ajo.2017.10.030
5. Kammoun S, et al. Bilateral simultaneous central retinal vein occlusion revealing Waldenström's macroglobulinemia. Retin Cases Brief Rep 2020; 14(3): 182–188.
https://doi.org/10.1097/ICB.0000000000000735
6. Kormányos K, et al. A monoklonális gammopathia szemészeti jelei és szövődményei. Orvosi Hetilap 2021; 162(38): 1533–1540.
https://doi.org/10.1556/650.2021.32228
7. Kyle RA, et al. Monoclonal gammopathy of undetermined significance. N Engl J Med 2006; 354(13): 1362–1369.
https://doi.org/10.1056/NEJMra052415
8. Lai CC, et al. Hyperviscosity-related retinopathyand serous macular detachment in Waldenström’s macroglobulinemia: A mortal case in 5 years. Retin Cases Brief Rep 2019; 13(4): 289–292.
https://doi.org/10.1097/ICB.0000000000000636
9. Leskov I, et al. Serous macular detachment associated with Waldenström macroglobulinemia managed with ibrutinib: A case report and new insights intopathogenesis. Haematologica 2020; 105(4): 1086–1091.
https://doi.org/10.3324/haematol.2019.224187
10. Mucsi OA, et al. Újdonságok a Waldenström-makroglobulinémia kezelésében. Orvosi Hetilap 2020; 161(45): 1791–1798.
https://doi.org/10.1556/650.2020.31849
11. Pilon AF, et al. Bilateral, Persistent Serous Macular Detachments with Waldenström’s Macroglobulinemia. Optom Vis Sci 2020; 97(6): 492–499.
https://doi.org/10.1097/OPX.0000000000001583
12. Rajagopal R, et al. Seeing through thick and throughthin: retinal manifestations of thrombophilic and hyperviscosity syndromes. Surv Ophthalmol 2016; 61(2): 236–247.
https://doi.org/10.1016/j.survophthal.2015.09.004
13. Szemlaky Zs, et al. A Waldenström-macroglobulinaemia és betegségre szabott kezelése. Orvosi Hetilap 2017; 158: 1604–1614.
https://doi.org/10.1556/650.2017.30868
14. Szentmáry N, et al. Szemészeti tünetek és szemészeti társbetegségek monoklonális gammopathiával járó kórképekben. Szemészet 2021; 158(1): 27–32. https://doi.org/10.1556/650.2021.31892
15. Vasileiou V, et al. Bilateral vision loss in Waldenström’s macroglobulinemia. Ophthalmologica 2020; 244(1): 49–54.
https://doi.org/10.1159/000506366
16. Watson JA, et al. Hyperviscosity Retinopathy Due to Waldenström acroglobulinemia: A Case Report and Literature Review. Am J Ophthalmol 2020; 212: 114–118.
https://doi.org/10.1016/j.ajo.2019.12.012
17. Willerslev A, et al. Spectral-domain optical coherence tomography of retinal vessels in Waldenström’s macroglobulinemia. Acta Ophthalmol 2019; 97(5): 515–520.
https://doi.org/10.1111/aos.13910
