Causes and characteristics of isolated traumatic eyelid injuries in our department
doi: 10.55342/szemhungarica.2023.160.4.187
Original scientific paper
Summary
Purpose: We evaluated patient data with isolated traumatic eyelid injuries attended in our ophthalmological department during the five-year period before 2019. Methods: The medical records of 321 patients with isolated traumatic eyelid injuries were evaluated retrospectively. The types and causes of the injuries were investigated. We assessed the distribution of the patients’ gender and age, as well as the correlation of these parameters with the cause and type of the injury. Results: 76% of patients were men. In the case of young girls, the most common cause of eyelid injury was dog bites. Among young boys, playing at home proved to be as the main cause of eyelid injuries. The leading causes of isolated eyelid trauma in adults were violence for men and home injuries for women. Conclusions: In the case of children, intensified supervision can enhance prevention, while for adults, awareness and protective equipment can help.
Összefoglaló
Célkitűzés: Szemészeti Osztályunkon a 2019 előtti öt évben traumás szemhéjsérülés miatt ellátott betegek adatait elemeztük. Beteg és módszer: 321 beteg adatait vizsgáltuk meg retrospektíven, akik izolált szemhéjsérülés miatt kerültek ellátásra. Vizsgáltuk a sérülés típusát, okát, a betegek nem és életkor szerinti megoszlását, valamint ezek kapcsolatát a sérülések típusával, okával. Eredmények: Az összes sérült 76%-a volt férfi. Gyermekkorban a leányok esetében a leggyakoribb típus a kutyaharapás okozta szemhéjtrauma. Fiúknál az otthoni játék közben elszenvedett szemhéjsérülés a gyakoribb. Felnőtt férfiak esetében a vezető ok az erőszakos cselekmény, míg nőknél az otthon elszenvedett sérülés. Következtetés: Gyermekek esetében a fokozott figyelem, míg felnőtteknél a tudatosság és a védőeszközök használata segíthet a prevencióban.Keywords
traumatic eyelid injury, primary repair, prevention
Kulcsszavak
traumás szemhéjsérülés, primer ellátás, prevenció
Bevezetés
Annak ellenére, hogy a periocularis régió a teljes elülső testfelszín összes területének az 1%-át sem teszi ki, a traumás szemhéjsérülések előfordulása ennél lényegesen gyakoribb (7). Ennek mértéke háborús körülmények között a 13%-ot is elérheti (10). A szemhéjsérülések patológiája széles spektrumot ölel fel. Igen gyakran érintett lehet a bulbus és az orbita is, valamint számtalan esetben idegen test szimultán jelenlétére is számítanunk kell (4, 7, 9, 18). A szemhéjak nemcsak a szem védelmi funkciójában játszanak szerepet, hanem az arcon elfoglalt kitüntetett helyzetüknél fogva kozmetikai és esztétikai funkcióval is bírnak (18). Éppen ezért a szemhéjsérülések inkomplett, vagy nem megfelelő ellátása jelentősen befolyásolja az életminőséget a kozmetikai diszfunkció miatt. De súlyos esetben akár a látás is veszélybe kerülhet az elégtelen funkció következtében kialakuló szemhéjzárási zavar miatt (18). Abban az esetben, ha szemhéjak sérülése mellett az arc, vagy agykoponya sérülése is előfordul mindenképpen komplex ellátás szükséges több társszakma bevonásával. De az olyan helyzetek, amikor a bulbus nem érintett az izolált szemhéjsérülés ellátása a szemorvosra hárulva is komoly kihívást jelentő feladat. Ezért célul tűztük ki, hogy az izolált traumás szemhéjsérültek ellátása során megvizsgáljuk a kiváltó okokat és a legfontosabb alapelveket kihangsúlyozzuk. Tehettük mindezt azért, mert intézményünkben működik az észak-kelet magyarországi régió traumatológiai központja, így az ilyen problémával érkező betegekkel nagy számban találkozunk.
Betegek és módszer
A 2019-et megelőző 5 év beteganyagát vizsgáltuk meg retrospektív módon a betegdokumentációs adatok alapján. Ezen időszak alatt összesen 321 beteget láttunk el izolált szemhéjsérülés miatt. Vizsgálatunkba nem vontuk be azokat a betegeket, akik szemhéjsérülésük mellett operatív beavatkozást igénylő szemsérülésük, illetve orbita-, arccsont- és koponyasérülésük is volt. Minden beteg esetében alapos szemészeti (visus, szemhéjak és védőszervek állapota, szemmozgás, réslámpás és fundusstatus) vizsgálat történt. Idegentestgyanú esetében képalkotó (CT, bizonyos esetekben MRI) vizsgálat történt. Szükség esetén társszakmák (fül-orr-gégész, szájsebész, idegsebész, traumatológus) konziliárusi segítségét is igénybe vettük. Az izolált szemhéjsérült betegeket ezt követően szemész szakorvos látta el, operálta meg. A betegdokumentációs adatokat elemezve a következő csoportokat állítottuk fel a szemhéjsérülés típusa szerint: sebzés, haematoma, belső zug és szemhéj együttes, külső zug és szemhéj együttes, valamint könnyútsérülés. Ezen túl vizsgáltuk az elszenvedett szemhéjsérülés okát, helyszínét is. Ezek alapján a következő további csoportokat határoztuk meg: otthon, illetve munkahelyen végzett tevékenység, közúton, sportolás során, erőszakos cselekményként, állat okozta sérülésként elszenvedett szemhéjérintettség. Különböző korcsoportokat határozunk meg mindkét nem esetében, hogy még jobban képet kaphassunk az életkorspecifikus eltérésekről.
A sebzéssel nem járó szemhéjsérülések konzervatív módon lettek ellátva. A sebzéssel járó elváltozásokat műtőben láttuk el. Mindig törekedtünk arra, hogy a sebet rétegenként zárjuk. A felső szemhéjemelő izom sérülésekor figyelmet fordítottunk a levatorfunkció megtartására is (1. A–D ábra). Mindenképpen törekedtünk az ellátás során a megfelelő szemhéjzárás biztosítására. Az alsó canaliculus-sérülés ellátása során ring intubációt végeztünk primeren. A szennyezett, illetve állat okozta sebzések ellátása során figyelmet fordítottunk a tetanusz és rabies elleni profilaxisra is.
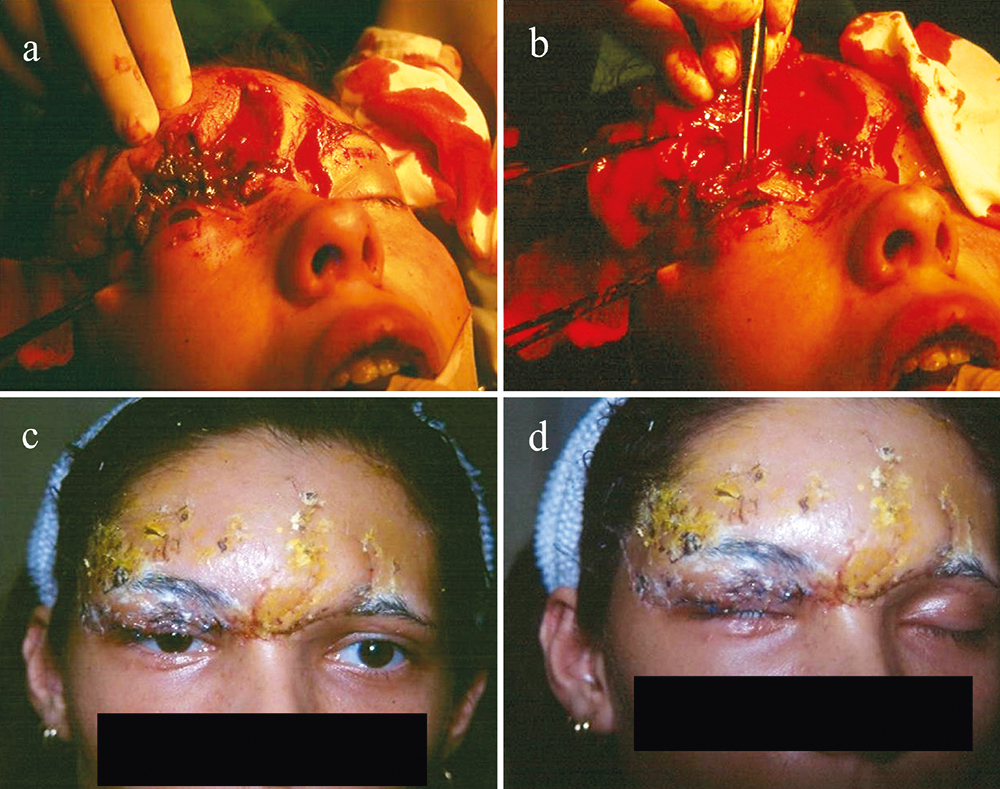
Eredmények
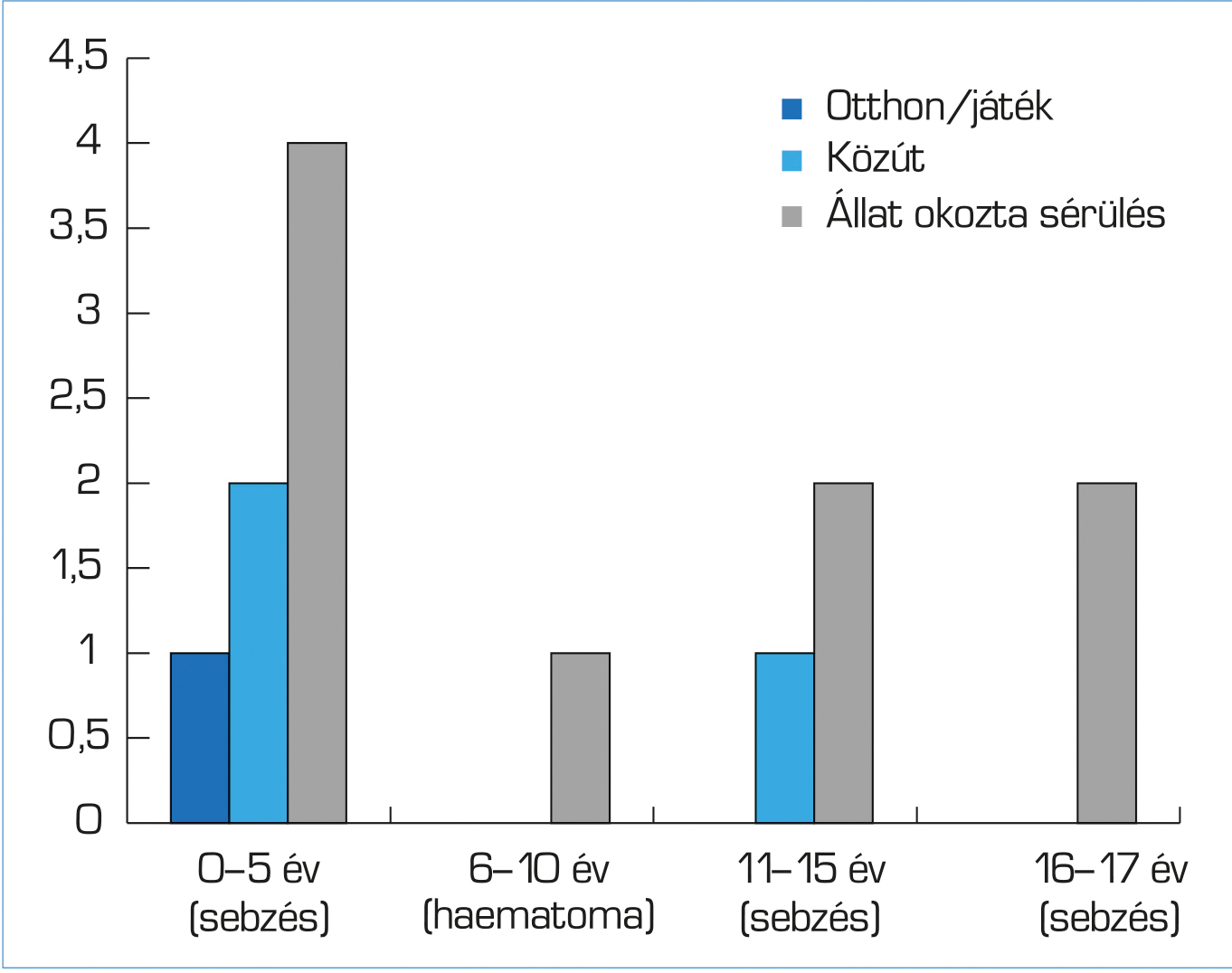
A 321 összes sérültből 244 volt a férfi és a sérültek 60%-a tartozott a 18 évnél idősebb férfiak csoportjába. A kiskorúak esetében a férfi/nő arány 51/15, míg a felnőtt korúaknál 193/62 volt. A 18 évnél fiatalabb leányok esetében a leggyakoribb elváltozás a szemhéjsebzés, míg a leggyakoribb kiváltó ok az állat okozta sérülés volt (2. ábra).
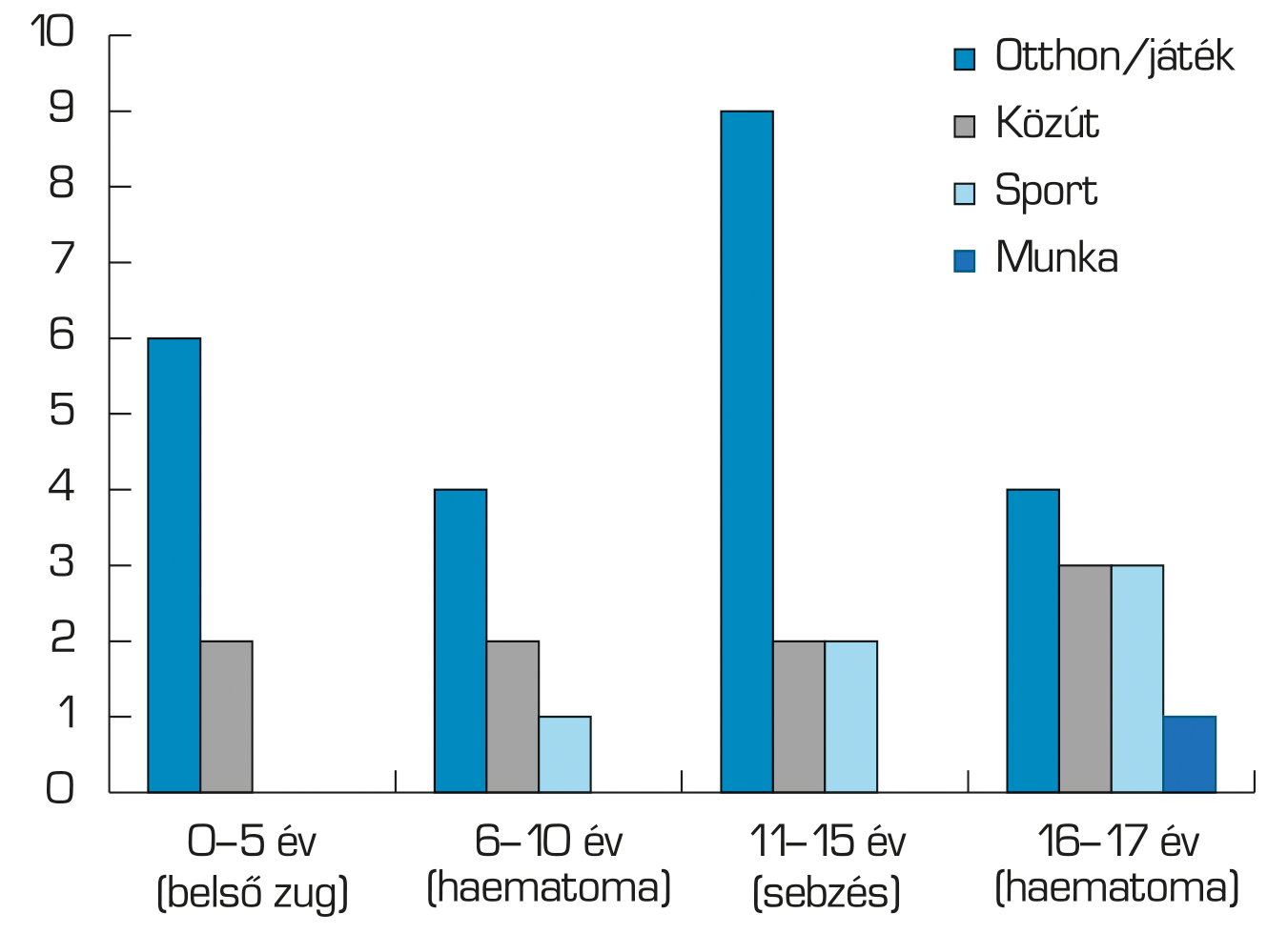
Míg a kiskorú fiúk esetében a leggyakoribb elváltozás minden korcsoportban a szemhéj-heamatoma, a leggyakoribb kórok az otthon, játék közben elszenvedett sérülés volt. Érdekes volt a 16–17 éves korosztályban már megjelenő munkahelyi baleset is a kórokok között (3. ábra).
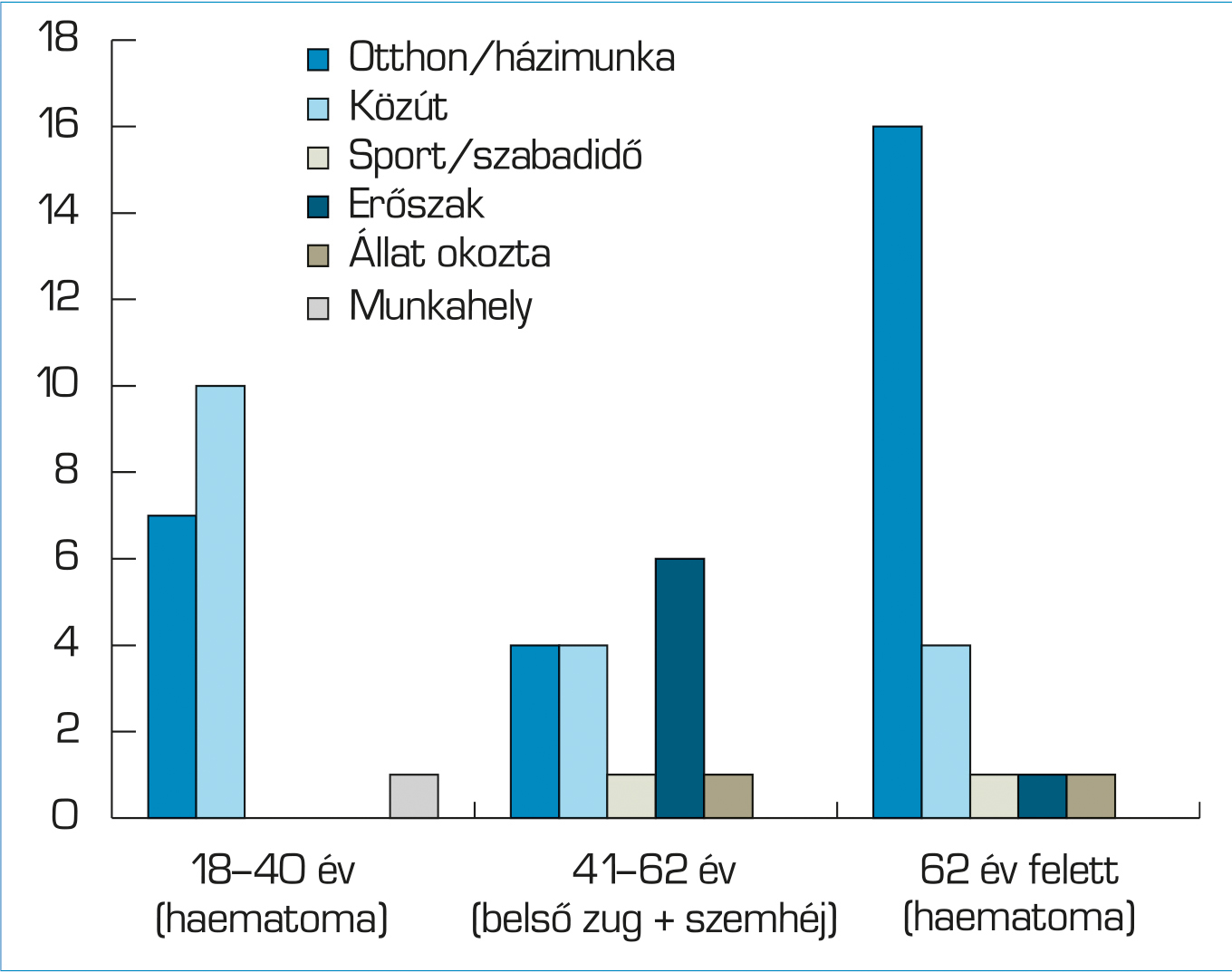
A felnőtt női korosztályban a hematoma, illetve a fizikailag aktív 41–62 éves korosztályban a belső zug szemhéjsebzéssel kombinálódva jelentették a leggyakoribb elváltozástípust. Kórokként az otthoni munka mellet megjelent a fiatalabbak (18–40 év) körében a közúton, míg a középkorúak (41–62 év) körében az erőszakos cselekmények során elszenvedett sérülés (4. ábra).
A felnőtt férfiak esetében a vezető elváltozástípus a haematoma volt minden korcsoportban. Extrém módon megnőtt a 18–40 és a 41–62 éves korosztályban a közúton elszenvedett és az erőszakos cselekmények okozta sérülés aránya. Ez utóbbi a leggyakoribb kórok a 62 évnél idősebb korosztályban is (5. ábra).

Megbeszélés
A szemhéjakat érintő sérülések jelentős számban szövődnek a mélyebb részek (bulbus, orbita, arccsont, sinusok) érintettségével is. Szintén igen gyakori a penetráló sérülések esetében az idegen test jelenléte is. Ezek komplex multidiszciplináris ellátást indokolnak mind diagnosztikai, mind terápiás szempontból (4, 7, 9, 18).
A szemhéjon található az emberi test legvékonyabb (kb. 1 mm) bőre, amely a pislogás során a megfelelően gyors és akadálytalan szemhéjmozgást segíti (7, 12). Emiatt a szemhéjakat ért trauma során a szemhéjbőr érintettsége mindig előfordul. Általánosságban elmondható, hogy a szemhéjat ért sérülésnél mindig el kell dönteni, hogy tompa, vagy sebzéssel (penetráló/lacerált) járó trauma történt-e (9, 18). Tompa trauma esetében általában sebészi beavatkozásra nincs szükség, konzervatívan kezelhető. Mély sebzés esetében – kiváltképp, ha anamnesztikus utalás is van – keresnünk kell az idegen test jelenlétét. A periorbitális régióban nagy segítségül szolgálhat ebben a CT, nem magnetizáló (szerves) idegentest-gyanú esetében az MRI (4, 9). A szemhéjseb primer ellátásának a sérülést követő 12–24 órán belül meg kell történnie (4, 9). Amennyiben súlyosan szennyezett a seb, illetve állat okozta harapásos sérülés történt gondoskodnunk kell a tetanusz-, illetve a rabiesprevencióról is (4, 18). Szükség esetén széles spektrumú antibiotikum alkalmazására is szükség lehet. Az ellátás általában lokális érzéstelenítésben, szükség esetén narkózisban végezhető el. A sebet mindig meg kell tisztítani (fiziológiás sóoldattal) irrigálással, valamint a véralvadék eltávolításával. A sebellátás során, a műtéti területen javasolt vazokonstriktor lokális alkalmazása a vérzés csillapítása és a vizualizáció elősegítése miatt. A sérült szöveteket nem kell kimetszeni, mert a szemhéjak vérellátása nagyon jó, így iszkémiás nekrózissal nem igazán kell számolni a posztoperatív időszakban. A sebzárás során törekedni kell arra, hogy feszülés a seben ne legyen és a sebellátást követően a szemhéjállás megfelelő legyen. A sérülés következtében keletkező esetleges anyaghiány pótlására a szomszédos területekről elforgatott lebenyek használata preferált a szabad bőrátültetéssel szemben. Nemcsak anatómiai, hanem funkcionális és esztétikai rekonstrukcióra is kell törekednünk. Éppen ezért a szemhéjsebek ellátása során réteges sebzárást kell alkalmaznunk. Az intermarginális szél egyesítésére külön kell figyelemmel lennünk, hogy elkerüljük a lépcsőképződést. Mindig a lehető legfinomabb varratot kell használnunk a szövetek egyesítése során (pl. a szemhéjbőrhöz 5/0-ás, intermarginális szélhez 6/0-ás varrat javasolt) (2, 4, 7, 9, 18). Speciális figyelmet igényel a felső szemhéjemelő-izom sérülésének az ellátása. Azon túl, hogy a szemhéjemelés elégtelen – amelynek lehet oka a nagy heamatoma is – akkor van erre gyanú, ha a sebben láthatóvá válik az orbitális zsírszövet is. Mindenképpen meg kell keresnünk a primer ellátás során a levátor izom/aponeurózis rostjait, amit a tarsushoz rögzíteni kell. Ez ugyanis később szinte kivitelezhetetlen (9). Szintén megkülönböztetett figyelemmel kell a könnyútsérüléseket is ellátni, amely lehet direkt, vagy indirekt. Az előbbi esetében a laceráció közel van a könnyponthoz, míg az indirekt formánál a trauma hatására a könnyút megfeszül és a könnytömlő közelében szakad el (18, 22). A sérült könnyút reparációjának mindig az első ellátás során kell megtörténnie, mert ezt követően nő a komplikációk aránya és az egyesítés is nehezített (9, 18). Az alsó canaliculust mindenképpen egyesítenünk kell, hogy az epiphorát elkerüljük, de egyes szerzők a felső canaliculust ért sérülés esetében is törekednek az egyesítésre (4, 14). A canaliculus sebének a zárása a bőrseb direkt zárásával oldható meg. Ezen túl a könnyutakat intubálni is kell, hogy a sebgyógyulást segítsük. Erre használhatunk mono- és bicanaliculáris implantátumokat, vagy a könnyutak fonallal történő ring intubációját (4, 13, 18, 20).
Annak ellenére, hogy egyik legjobban megelőzhető sérüléstípust képviselik a szemészeti és ezen beül a szemhéjsérülések, mégis a sérülések között vezető helyet foglalnak el (16). A szemhéjsérülések a kiváltó ok és a sérülés helyszíne tekintetében a fejlett és a kevésbé fejlett társadalmak esetében jelentősen eltérőek lehetnek. Közös jellemző azonban, hogy leginkább az aktív korú férfi lakosság érintett leginkább (11, 16, 19, 21). Míg fejlődő és fejlett országok esetén vezető ok a közlekedési baleset a szemhéjsérülések esetében, addig az előbbiek esetében ez inkább motorbicikli/kerékpár, míg az utóbbiak esetében gépkocsibalesetet jelent (11, 16, 19, 21). Annak ellenére, hogy amerikai adatok szerint a biztonsági öv bevezetése tizedére csökkentette a közlekedési balesetekben a szemészeti sérülések számát, még mindig a leggyakoribb ok a gépkocsibaleset okozta szemhéjsérülés a fejlett országokban (3). A férfiak körében ezt követi gyakoriságban az erőszakos cselekmények okozta szemhéjsérülés és a munkahelyi baleset. Ez utóbbinál, annál súlyosabb az okozott szemhéjsérülés, minél inkább kevésbé kvalifikált munkavégzésről van szó (6, 11, 16, 21). A nők esetében az otthon elszenvedett sérülések a vezető okok a fejlődő országokban. Ők általában háztartásbeliként otthoni munkát végeznek napközben (19, 21). Egy dél-koreai tanulmány szerint nők körében a vezető szemészeti sérülés okaként a gyalogosként és elesés során elszenvedett sérülés említhető meg (11). A sportsérülések típusosan a fejlett országok lakosaira jellemzők, de ezek is a férfiak körében gyakoribbak, akik sokkal veszélyesebb sportokat űznek (8).
Saját adataink szerint a felnőtt korú sérültek esetében leggyakoribb okként a közúti balesetek szerepelnek, amelyek egybeesnek a nemzetközi adatokkal. Beteganyagunkban a felnőtt férfiak körében az erőszakos cselekmények okoznak frekventáltan szemhéjsérülést a munkahelyi balesetek mellett, míg a nők esetében az otthoni balesetek is gyakoriak még. Ez utóbbi jellemzővel inkább a fejlődő országok trendjét követjük. Gyermekkorban elszenvedett szemhéjsérülések közül a kutya okozta harapásos sérülés a leggyakoribb a leányok körében a betegadataink szerint, míg fiúk esetében az otthon elszenvedett sérülések állnak a háttérben. Adataink hasonlóak más szerzők megállapításaihoz, amely szerint a harapásos sérüléseket leginkább kutya okozza, amely gyakran érinti a könnyelvezető apparátust is, amelynek aránya elérheti a 66%-ot is (15, 17). A könnycsatornát érintő sérülések egyébként az összes szemhéjsérülés 16%-ában fordulnak elő (5). De a sérülés hátterének legfőbb okaként a kutyaharapás említhető, amely leginkább gyermekkorban fordul elő (1).
A szemhéjsérülések leggyakoribb típusa – saját adatainkat elemezve – a haematoma volt a leányokat kivéve, akiknél az állat okozta sérülés volt a vezető kórok. Egyes szerzők szerint a szemhéjsérülések ¾-ében a tompa trauma a kóroki tényező, következményes haematomával, míg finn szerzők szerint a szemhéjsérültjeik több mint 80%-ában szorultak sebzés miatt műtétre (16, 19).
Következtetés
Az izolált szemhéjsérülések megfelelő ellátása a szemorvos számára sokszor komoly kihívást jelentő feladat lehet. A szemhéjsérülések epidemiológiája és kóroka általában a társadalom anyagi helyzetétől és technikai fejlettségétől is függ. Igen markáns tendenciák figyelhetők meg, ha figyelembe vesszük a nem és életkor szerinti megoszlást. Általánosságban elmondható, hogy a férfiak esetében sokkal gyakoribbak a sérülések, ezeken belül a szemhéjsérülések is. Gyermekkorban még kevésbé kifejlett az önvédelem és a veszélyérzet. Ezzel is magyarázható a leányok körében gyakori állat okozta harapásos sérülések és a fiúk esetében az otthoni játék közben elszenvedett sérülések magas aránya. Felnőtt férfiak körében igen kifejezett az erőszakos cselekmények és a közlekedési balesetek által okozott szemhéjsérülések aránya. Míg felnőtt nők esetében az otthon elszenvedett sérülések mellett a közlekedési balesetek jelentették a leggyakoribb okot. Mindkettőre igaz, hogy megfelelő védőeszközök használatával és nagyobb odafigyeléssel, kontrollal minimalizálható lenne a sérülés esélye.
Nyilatkozat
A szerzők kijelentik, hogy eredeti közleményük megírásával kapcsolatban nem áll fenn velük szemben pénzügyi vagy egyéb lényeges összeütközés, összeférhetetlenségi ok, amely befolyásolhatja a közleményben bemutatott eredményeket, az abból levont következtetéseket vagy azok értelmezését.
Irodalom
1. Amit R, Thakur S, Arya KS, et al. Canalicular lacerations in a tertiary eye hospital: our experience with monocanalicular stents. Rom J Ophthalmol 2020; 64: 146–152.
https://doi.org/10.22336/rjo.2020.26
2. Collin JR. Eyelid reconstruction and tumor treatment. In: Collin JR, Welham RA. (eds.) Manual of systematic eyelid surgery. 2. ed. London: Churchill Livingstone; 1989. pp. 90–97.
3. Guly CM, Guly HR, Bouamra O, et al. Ocular injuries in patients with major trauma. Emerg Med J 2006; 23: 915–917.
https://doi.org/10.1136/emj.2006.038562
4. Hartstein ME, Fink SR. Traumatic eyelid injuries. Int Ophthalmol Clin 2002; 42: 123–134.
https://doi.org/10.1097/00004397-200204000-00012
5. Herzum H, Holle P, Hintschich C. Eyelid injuries: epidemiological aspects Ophthalmologe 2001; 98: 1079–82.
https://doi.org/10.1007/s003470170029
6. Klopfer J, Tielsch JM, Vitale S, et al. Ocular trauma in the United States. Eye injuries resulting in hospitalization,1984 through 1987.Arch Ophthalmol 1992; 110: 838–842.
https://doi.org/10.1001/archopht.1992.01080180110037
7. Lipke KJ. Möglichkeiten der plastisch-rekonstrukviven Versorgung von Lidverletzungen. HNO 2011; 59: 783–790.
https://doi.org/10.1007/s00106-011-2350-8
8. McCarty CA, Fu CL, Taylor HR. Epidemiology of ocular trauma in Australia. Ophthalmology 1999; 106: 1847–1852.
https://doi.org/10.1016/S0161-6420(99)90361-5
9. Nelson CC. Management of eyelid trauma. Aust N Z J Ophthalmol 1991; 19: 357–363.
https://doi.org/10.1111/j.1442–9071.1991.tb00686.x
10. Nguyen OD, Kruger EF, Kim AJ, et al. Combat eye trauma intraocular foreign body injuries during the Iran-Iraq war (1980–1988). Int Ophthalmol Clin 2002; 42: 167–177.
https://doi.org/10.1097/00004397-200207000-00018
11. Park J, Yang SC, Choi HY. Epidemiology and Clinical Patterns of Ocular Trauma at a Level 1 Trauma Center in Korea. J Korean Med Sci 2021 Jan 4; 36(1): e5.
https: //doi.org/ 10.3346/jkms.2021.36.e5
12. Pe'er J. Pathology of eyelid tumors. Indian J Ophthalmol 2016; 64: 177–90.
https://doi.org/10.4103/0301–4738.181752
13. Reifler DM. Management of canalicular laceration. Surv Ophthalmol 1991; 36: 113–132.
https://doi.org/10.1016/0039-6257(91)90125-y
14. Rubin PA, Shore JW. Penetrating eyelid and orbital trauma. In: Albert DM, Jakobiec FA. (eds). Priciples and practice of ophthalmology. 2. ed. Philadelphia: Saunders, 2000: 5277–5291.
15. Sadiq MAA, Corkin F, Mantagos IS. Eyelid Lacerations Due to Dog Bite in Children. J Pediatr Ophthalmol Strabismus 2015; 52: 360–363.
https://doi.org/10.3928/01913913-20150901-02
16. Sahraravand A, Haavisto AK, Holopainen JM, et al. Ocular traumas in working age adults in Finland – Helsinki Ocular Trauma Study. Acta Ophthalmol 2017; 95: 288–294.
https://doi.org/10.1111/aos.13313
17. Savar A, Kirszrot J, Rubin PA. Canalicular involvemen in dog bite related eyelid lacerations. Ophthal Plast Reconstr Surg 2008; 24: 296–298.
https://doi.org/10.1097/IOP.0b013e318177e21f
18. Seol Y, Dweck M. Periorbital soft tissue trauma. Facial Plast Surg 2021; 37: 463–472.
https://doi.org/10.1055/s-0041-1725131
19. Tabatabaei A, Kasaei A, Nikdel M, et al. Clinical characteristics and causality of eye lid laceration in Iran. Oman Med J 2013 Mar; 28(2): 97–101.
https://doi.org/10.5001/omj.2013.26
20. Tint NL, Alexander P, Cook AE, et al. Eyelid avulsion repair with bi-canalicular silicone stenting without medial canthal tendon reconstruction Br J Ophthalmol 2011; 95: 1389–1392.
https://doi.org/10.1136/bjo.2010.196246
21. Wagh V, Tidake P. Clinical Study and Profile of Ocular Trauma: Findings From a Rural Hospital in Central India. Cureus 14(7): e26915.
https://doi.org/10.7759/cureus.26915
