Posterior reversible encephalopathy syndrome with acute loss of vision – a case report
doi: 10.55342/szemhungarica.2023.160.1.38
Case report
Summary
A case is presented here where posterior reversible encephalopathy syndrome (PRES) developed after a preeclamptic pregnancy. Considering severe preeclampsia, at the 30th gestational week, a caesarean section was performed on the patient. Afterwards, during the postoperative period, an ophthalmological examination was needed because of the sudden onset of painless bilateral loss of vision in the patient. Based on the bedside ophthalmological examination, which revealed normal eyeballs and a normal pupillary reflex pathway, a higher brain structure lesion was probable. The diagnosis of PRES was confirmed with an urgent axial MRI examination. The early recognition, and thus, early antihypertensive treatment resulted in a quick recovery of the neurological and ophthalmological symptoms, and 3 months later, the MRI also showed significant improvement. In the case presented, the ophthalmologist was a consultant. Ophthalmological symptoms suggested central nervous system involvement, which led to the diagnosis. PRES is known to be reversible only with early treatment, so knowledge of the pathology is essential for every practicing ophthalmologist.
Összefoglaló
Az alábbiakban egy preeclampsiával szövődött terhességet követően fellépő poszterior reverzibilis encephalopathia-szindróma (PRES) esetét mutatjuk be. Az akut császármetszést követő posztoperatív időszakban hirtelen fellépő, kétoldali fájdalmatlan látásvesztést panaszoló, romló tudatállapotban lévő kismamához kértek szemészeti konzíliumot. Az ágy melletti szemészeti vizsgálat során ép bulbust, ép pupillareflexeket írtunk le, amely alapján magasabb szintű agyi érintettséget valószínűsítettünk, és sürgős MRI-vizsgálatot indikáltunk. A PRES-szindrómára jellemző, hogy a hirtelen vérnyomásváltozás hatására elsősorban a parietalis és occipitalis lebenyt érintő kérgi és subcorticalis léziók alakulnak ki, amelyek látáspanaszt okozhatnak és a bemutatott esetben is a látásromlás hátterében állhattak. A korai felismerés, és az időben alkalmazott antihipertenzív kezelés hatására a beteg neurológiai és szemészeti tünetei rövid időn belül reverzibilisnek bizonyultak. A bemutatott esetben a szemész, mint konziliárus szerepelt, a szemészeti tünetek alapján merült fel központi idegrendszeri érintettség, és vezetett a diagnózishoz. Ismert, hogy a PRES csak korai kezelés mellett reverzibilis, így a kórkép ismerete a szemészetet gyakorló klinikusok számára is elengedhetetlen.Keywords
PRES, preeclampsia, acute bilateral loss of vision
Kulcsszavak
PRES, preeclampsia, akut kétoldali látásvesztés
Bevezetés
Az élettani terhesség során hormonális, metabolikus és immunológiai változások sora zajlik, ami a szervezet egészét, így a szemet is érinti (1). Patológiás terhességben pedig szemészeti kórképek is felléphetnek, akár ismert alapbetegség fellángolása révén, de akár a terhesség során újonnan fellépő kórképek következtében is.
A preeclampsia a terhességek 3-5%-ában alakul ki, jellemzően a 20. gesztációs hetet követően fellépő, az anyai és magzati életet potenciálisan veszélyeztető kórkép, amely magas vérnyomással, proteinuriával, szisztémás érintettséggel jár. Bár a preeclampsia szemfenéki elváltozásokkal járhat, többnyire nem kerül sor szemészeti vizsgálatokra, hiszen nem minden esetben okoz panaszt (a súlyos esetek mintegy 25-50 százalékában jelentkeznek szemészeti tünetek (2), valamint az anyai és magzati életet védő akut orvosi teendők sorában a szemészeti vizsgálat preeclampsiában többnyire nem élvez prioritást. Tekintve, hogy a preeclampsia vaszkuláris talajon kialakuló kórkép, mintegy 70 százalékban kimutatható módon retinalis vazospazmus jellemzi, ennek jeleként a funduson szűkebb artériák, gyapottépés-gócok jelenhetnek meg, de akár serosus retinaleválás, elülső iszkémiás opticus neuropathia is kialakulhat. Ritkábban társulhat a preeclampsiához látótérkiesés vagy akár corticalis vakság (3). A preeclampsiával asszociált szemészeti eltérések a szisztémás paraméterek rendeződésével jellemzően reverzibilisek, így szemészeti teendőt nem igényelnek (4). Ritkán tartósan fennmaradó maradványtünetként írnak le szűkebb artériákat, atrófiás retinaterületeket és retinalis pigmentepitheliopathiát (5).
Az alábbiakban egy olyan esetet mutatunk be, ahol a szemészeti panasz, mint vezető tünet alapján került felismerésre a preeclampsiás terhesség posztpartum időszakában kialakuló poszterior reverzibilis encephalopathia-szindróma (PRES). Egy retrospektív tanulmány alapján eclampsiában 90%-os, preeclampsiában mintegy 20%-os valószínűséggel fordul elő PRES (6), azonban szemészeti tünet nem minden esetben jelentkezik.
Esetbemutatás
Egy 23 éves nőbeteget 7. terhességének 30. hetében szállított a Semmelweis Egyetem Szülészeti és Nőgyógyászati Klinikájára az Országos Mentőszolgálat, magas vérnyomás, akut kétoldali fájdalmatlan látásromlás és alsó végtagi ödéma miatt. Anamnéziséből kiemelendő ismert pánikbetegsége, valamint 6 korábbi terhessége, amelyek közül 2 spontán vetéléssel, 3 művi abortusszal, 1 pedig élveszületéssel végződött. A tünetek alapján diagnosztizált súlyos preeclampsia miatt akut császármetszést végeztek, majd a posztoperatív időszakban súlyosbodó látáspanaszok és tudatzavar lépett fel. Ekkor ágy melletti szemészeti vizsgálat során mindkét szemet fényérzés nélkülinek találtuk, emellett intakt pupillareakciókat írtunk le. Majd pupillatágításban fundusvizsgálatot végeztünk, ahol vélhetően a vérnyomásváltozásokkal összefüggésben az átlagosnál szűkebb retinális ereket láttunk, egyéb szemészeti eltérés nélkül. A funduskép nem magyarázta a beteg látásfunkcióinak ilyen jelentős mértékű csökkenését. Kizárásos diagnózissal az agyi léziók fennállásának lehetőségét vetettük fel, így sürgős koponya MRI-vizsgálatot indikáltunk. Az akut koponya axialis FLAIR-vizsgálat során kiterjedt corticalis és subcorticalis léziókat azonosítottak, elsősorban az occipitalis, kisebb mértékben pedig a parietalis és a frontális lebenyt érintően is (1. ábra).
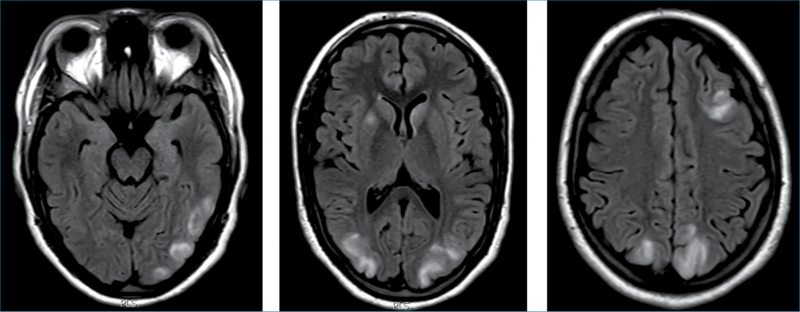
Az idővel progrediáló tudatzavar, epileptiform görcsök, a magas vérnyomás és a képalkotó vizsgálaton látottak PRES egyértelmű diagnózisát adták. Mindezek a továbbiakban erélyes vérnyomáscsökkentést per os és intravénás módon (metildopa, urapidil, amlodipin, nitráttapasz, továbbá klonazepam, levetiracetam és intravénás mannitol), valamint ismételt curettage elvégzését és trombózisprofilaxist indokoltak. Az alkalmazott kezelések hatására 10 napos kórházi bent fekvés mellett a neurológiai és szemészeti tünetek megszűntek (látóélessége 0,9/1,0-re feljavult), a beteg vérnyomása, laborértékei normalizálódtak. 3 hónap elteltével kontroll MRI-vizsgálat készült, amelyen minimális jelfokozódás volt látható a korábban leírt léziók némelyikének helyén, a radiológiai maradványjelek alig felismerhetőnek bizonyultak.
Megbeszélés
A PRES első leírására 1996-ban került sor Hinchey és munkatársai által, mintegy 15 beteg esetének bemutatásával (7). Ekkor a kórképnek ez a munkacsoport a „reverzibilis poszterior leucoencephalopathia-szindróma” elnevezést adta, amelyet később pontosítási céllal (tekintve, hogy a léziók nem csak fehérállományt érhetik) neveztek át poszterior reverzibilis encephalopathia-szindrómává – bár megjegyeznénk, hogy ez az elnevezés is pontosításra szorulna a korlátozott reverzibilitás miatt, mindazonáltal egyelőre ez a nómenklatúra terjedt el. Mind a mai napig randomizált, kontrollált tanulmány nem készült, így a PRES-re vonatkozó terápiás ajánlások, diagnosztikus kritériumrendszer nem született, az alábbiakban a nemzetközi irodalmat áttekintve elsősorban retrospektív, esettanulmány sorozatok alapján levont következtetéseket mutatunk be.
A PRES diagnózisa a klinikai kép alapján a jellemző radiológiai lelettel együtt hozható meg, ún. klinikoradiológiai diagnózis. Az MRI- felvételen látható módon fellépő vazogén agyi ödéma jellemzi, amely folyamat hátterében a vér–agy gát károsodásával összefüggésben agyi autoregulációs zavar, valamint a hirtelen vérnyomásváltozás hatására fellépő endothelsejt-diszfunkció áll (8). A PRES kiváltó okai között szerepelhet a súlyos magas vérnyomás, a jelentős mértékben ingadozó vérnyomás, valamint eclampsiás, illetve preeclampsiás terhesség (ez esetben a megváltozott autoregulációs tartomány miatt kevésbé magas vérnyomás mellett is felléphet PRES), továbbá veseelégtelenség, autoimmun betegségek és toxikus károsodás, ezen belül elsősorban nagy dózisú kemoterápiás és immunszuppressziós kezelések mellett fellépő eseteket írtak le (9).
A PRES-re jellemző vazogén ödéma elsősorban a hátsó agyi keringési kört érinti, amelynek magyarázata, hogy az elülső keringési rendszerhez képest itt kisebb a szimpatikus innerváció, amely így kevésbé tudja kivédeni a vazodilatációs hatásokat (8). Tekintve, hogy a PRES-ben fellépő agyi ödéma elsősorban tehát a hátsó agyi keringési rendszeren keresztül a parietalis és occipitalis lebenyeket érinti, így a látópályát és látókérget is érintheti, ezáltal szemészeti tüneteket okozhat. A PRES-esetek mintegy 20-67 százalékában írtak le szemészeti tünetet, domináns tünetként inkább általános tünetek, mint fejfájás, hányinger, hányás, akut mentális zavarok, illetve tudatmódosulás, epileptiform görcsrohamok előfordulásáról számol be az irodalom. Az agyi léziók lokalizációjától függően a látásromlás mellett egyéb szemészeti tünetek, mint a látótérkiesések, kettős látás, corticalis vakság vagy vizuális hallucinációk is felléphetnek (10). Mindemellett, bár a parieto-occipitalis lebenyérintettség a leggyakoribb, ritkábban előfordulhat frontális és temporalis lebeny, agytörzsi és kisagyi érintettség is. A PRES kezelésének alappillére a kiváltó ok megszüntetése, továbbá az adott tünetek kezelése: például a megfelelő vérnyomáscsökkentés (a hipertenzív krízis kezelésének megfelelő protokoll szerint), antikonvulzív terápia, magnéziumpótlás stb. Kezeletlen, vagy későn felismerésre kerülő esetekben nagyon ritkán a PRES progrediálhat: vérzéses, iszkémiás, masszív stroke, ezek következményeként akár görcsök, status epilepticus, kóma is kialakulhat. Ritkán, elsősorban primer hipertenzió talaján ismétlődően is kialakulhat PRES, felnőttekben mintegy 4-14% közötti valószínűséggel tesz róla említést egy-egy kis esetszámú esetsorozat-tanulmány (11, 12). Retrospektív tanulmányok szerint, a PRES mintegy 80%-ban valóban reverzibilis, de elő-előfordul, hogy neurológiai maradványtünetekkel számolhatunk, mint epilepszia, mydriasis, mozgásszervi eltérések, elsősorban daganatos, hematológiai, gyermekkori esetekben (8). A szemészeti tüneteket illetően a PRES többnyire napokon belül reverzibilis, elszórtan esettanulmányok említenek szemészeti maradványtünetként részleges látótérkiesést (10).
Az itt bemutatott esetben a beteg vezető tünete a látásvesztés volt, amely szemészeti konzíliumot indokolt. Jelen esetben differenciáldiagnosztikai szempontból erősen felmerült pszichés tényező is, különös tekintettel az anamnézisben szereplő pánikbetegségre, ez azonban korábbi leírások szerint elsősorban szorongásként és hangulatingadozásként nyilvánult meg, korábban szemészeti tünettel járó epizód a betegnél nem került dokumentálásra. Az aggraváció, illetve pszichés ok lehetőségét az egyre romló tudatzavar állapota miatt, valamint minden kétséget kizáróan az MRI-vizsgálat eredményei alapján zárhattuk ki. Differenciáldiagnosztikai szempontból a neurológiai tünetek alapján felmerülhet még a stroke. Ismert, hogy a terhesség önmagában is egy hiperkoaguábilis állapot az ösztrogéndominancia miatt, de a terhességhez kapcsolódóan fellépő hipertenzív kórképek, mint a preeclampsia is, a peripartum stroke előfordulási gyakoriságát megötszörözi (13). A stroke és a PRES elkülönítése a megfelelő képalkotó vizsgálatokkal neuroradiológiai feladat.
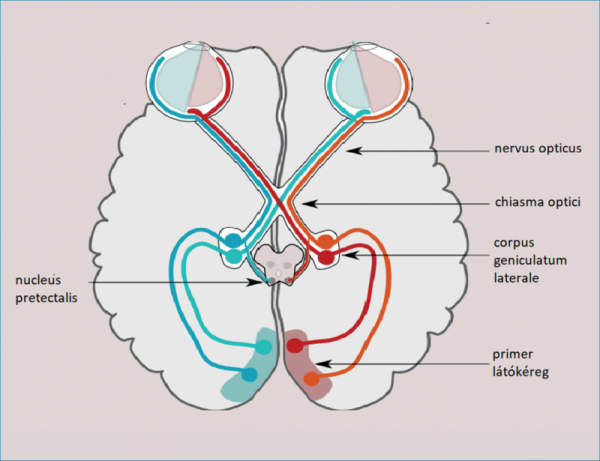
Esetünkben a szemészeti konzílium során a léziók lokalizációját illetően a pupillareakciók vizsgálata nélkülözhetetlen segítséget adott, és itt hívnánk fel a szakmai közönség figyelmét annak mindenkori jelentőségére. A betegünknél a léziót a pupillareflex-pálya afferens és efferens szárának épsége alapján egyértelműen lokalizálni tudtuk, a lézió jelenlétét a látópályának a corpus geniculatum laterale előtti részén kizártuk, azt a magasabb szinteken (radiatio optica, látókéreg) valószínűsítettük (2. ábra).
Következtetések
Ritkán fordul elő, hogy a preeclampsia az itt bemutatott esetünkhöz hasonlóan súlyos látásvesztéssel jelentkező PRES-szindrómával társul. Nem minden PRES-esetben van szemészeti tünet, ha mégis, akkor mintegy 64%-ában látásromlás, látásvesztés lép fel. Esetünkben az ágy melletti fundusvizsgálat kizárásos diagnózist adott, akutan elvégzett képalkotó vizsgálattal megerősített módon. A gyors diagnózis, majd a preeclampsia azonnali megfelelő ellátása mellett a PRES-asszociált látáspanaszok, illetve egyéb panaszok reverzibilisnek bizonyultak. Bár a szindróma – már a nevében is – reverzibilisnek ismert, azonban fontos kihangsúlyozni, hogy ha késik a diagnózis és nem megfelelő, prompt kezelésben részesül a beteg, akkor hosszú távon fennmaradó maradványtünetekre, sőt akár rekurrens előfordulásra is számíthatunk. Ez azonban jellemzően a nem preeclampsiával asszociált PRES-esetekben fordul elő. Itt említenénk meg, hogy esettanulmányok sorozata (14) a koronavírus-járvány kapcsán fellépő központi idegrendszeri kórképek között említi a PRES-t is, reverzibilis vagy irreverzibilis szemészeti tünetekkel együtt (15). E szindróma ismerete mind az általános orvoslás, mind pedig a szemészetet gyakorló klinikusok számára jelentőségteljes lehet.
Nyilatkozat
A szerzők kijelentik, hogy speciális esetet ismertető közleményük megírásával kapcsolatban nem áll fenn velük szemben pénzügyi vagy egyéb lényeges összeütközés, összeférhetetlenségi ok, amely befolyásolhatja a közleményben bemutatott eredményeket, az abból levont következtetéseket vagy azok értelmezését.
Irodalom
1. Czakó C, Kovács I, Sándor GL, Ecsedy M, Szabó D, Szécsi D, Benkovics J, Nagy ZZ. Pregnancy-related ocular changes and the choice of delivery mode in the presence of ophthalmological diseases. Orv Hetil 2021 Dec 26; 162(52): 2089–2099.
https://doi.org/10.1556/650.2021.32302
2. Kim JW, Park MH, Kim YJ, Kim YT. Comparison of subfoveal choroidal thickness in healthy pregnancy and pre-eclampsia. Eye (Lond) 2016 Mar; 30(3): 349–354.
https://doi.org/10.1038/eye.2015.215
3. Mandura RA. Bilateral Serous Retinal Detachment and Posterior Reversible Encephalopathy Syndrome Precipitated by Eclamptic Attack. Cureus 2021 Feb; 13(2): e13444.
https://doi.org/10.7759/cureus.13444
4. Jayaraj S, Samanta R, Puthalath AS, Subramanian K. Pre-eclampsia associated bilateral serous retinal detachment. BMJ Case Rep 2020; 13(9): e238358.
http://dx.doi.org/10.1136/bcr-2020-238358
5. Samra KA. The eye and visual system in the preeclampsia/eclampsia syndrome: What to expect? Saudi J Ophthalmol 2013 Jan; 27(1): 51–53. Epub 2012 Apr 23.
https://doi.org/10.1016/j.sjopt.2012.04.003
6. Mayama M, Uno K, Tano S, Yoshihara M, Ukai M, Kishigami Y, Ito Y, Oguchi H. Incidence of posterior reversible encephalopathy syndrome in eclamptic and patients with preeclampsia with neurologic symptoms. Am J Obstet Gynecol 2016 Aug; 215(2): 239.e1–5. Epub 2016 Feb 20.
https://doi.org/10.1016/j.ajog.2016.02.039
7. Hinchey J, Chaves C, Appignani B, Breen J, Pao L, Wang A, Pessin MS, Lamy C, Mas JL, Caplan LR. A reversible posterior leukoencephalopathy syndrome. N Engl J Med 1996; 334(8): 494–500.
https://doi.org/10.1056/NEJM199602223340803
8. Fischer M, Schmutzhard E. Posterior reversible encephalopathy syndrome. J Neurol 2017; 264(8): 1608–1616. Epub 2017 Jan 4.
https://doi.org/10.1007/s00415-016-8377-8
9. Shankar J, Banfield J. Posterior Reversible Encephalopathy Syndrome: A Review. Can Assoc Radiol J 2017 May; 68(2): 147–153. Epub 2017 Jan 26.
https://doi.org/10.1016/j.carj.2016.08.005
10. Lifson N, Pasquale A, Salloum G, Alpert S. Ophthalmic Manifestations of Posterior Reversible Encephalopathy Syndrome. Neuroophthalmology 2019 Jun; 43(3): 180–184.
https://doi.org/10.1080/01658107.2018.1506938
11. Li R, Mitchell P, Dowling R, Yan B. vIs hypertension predictive of clinical recurrence in posterior reversible encephalopathy syndrome? J Clin Neurosci 2013 Feb; 20(2): 248–52. Epub 2012 Dec 7.
https://doi.org/10.1016/j.jocn.2012.02.023
12. Sweany JM, Bartynski WS, Boardman JF. “Recurrent” posterior reversible encephalopathy syndrome: report of 3 cases – PRES can strike twice! J Comput Assist Tomogr 2007 Jan–Feb; 31(1): 148–56.
https://doi.org/10.1097/01.rct.0000233127.21303.b9
13. McDermott M, Miller EC, Rundek T, Hurn PD, Bushnell CD. Preeclampsia: Association With Posterior Reversible Encephalopathy Syndrome and Stroke. Stroke 2018 Mar; 49(3): 524–530.
https://doi.org/10.1161/STROKEAHA.117.018416
14. Iftikhar S, Rehman AU, Ameer MZ, Nawaz A, Aemaz Ur Rehman M, Farooq H, Asmar A, Ebaad Ur Rehman M. The association of posterior reversible encephalopathy syndrome with COVID-19: A systematic review. Ann Med Surg (Lond) 2021 Dec; 72: 103080.
https://doi.org/10.1016/j.amsu.2021.103080
15. Hixon AM, Thaker AA, Pelak VS. Persistent visual dysfunction following posterior reversible encephalopathy syndrome due to COVID-19: Case series and literature review. Eur J Neurol 2021 Oct; 28(10): 3289–3302. Epub 2021 Jun 29.
https://doi.org/10.1111/ene.14965
